Endotel Hasar
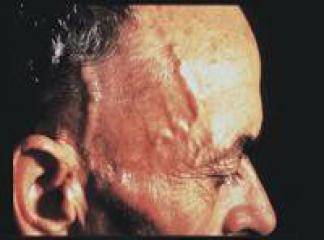
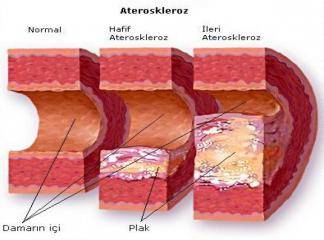
Kronik veya tekrarlayan endotel hasan zedelenmeye yanıt hipotezinin temel taşıdır. Herhangi bir neden dolayı oluşan bunlar deneyselolarak mekanik dökülme, hemodinamik kuvvetler, immün kompleks birikimi, radyasyon veya kimyasallar olabilir endotel kaybı intimal kalınlaşma ile sonuçlanır; yüksek lipid içeren diyet varlığında tipik ateromlar meydana gelir. Ancak insandaki erken lezyonlar morfolojik olarak sağlam endotel alanlarında başlar. Bu yüzden hücre dökülmesinin eşlik etmediği endotel disfonksiyonu insan aterosklerozunun temelini oluşturur; sağlam ancak disfonksiyonel EH'leri varlığında endotel geçirgenliğinde artış, lökosit adezyonunda çoğalma ve gen ekspresyonunda değişiklikler olur. Erken aterosklerozdaki endotel disfonksiyonunun özgün nedenleri tam olarak anlaşılamamıştır. Etyolojik suçlular arasında sigara dumanındaki toksinler, homosistein ve hatta infeksiyöz ajanlar yer alır. İnflamatuar sitokinler (örn. tümör nekrozis faktör veya TNF) EH'deki prof aterojenik genlerin ekspresyonunu uyarabilir. Yine de endotel disfonksiyonunun en önemli iki nedeni hemodinamik bozukluklar ve hiperkolesterolemidir. İnflamasyon da önemli bir yardımcıdır.
Hemodinamik Bozukluk
Hemodinamik türbülansın aterogenezdeki önemi, plaklann, damarlannın çıkış ostiurnlan, dallanma noktalan ve abdominal aortun posterior duvan gibi akım seyrinin bozulduğu yerlerde oluşma eğilimi gösterdikleri gözlerni İle açıklanmıştır. Daha sonraki in vitro normal damar ağının diğer bölgelerindeki türbülan olmayan laminar akımın aslında ateroskleroza karşı koruyucu ürünleri (örn. antioksidan süperoksit dismutaz) olan endotelyal genleri uyardığını göstermiştir. Böyle "aterokoruyucu" genler erken aterosklerotik lezyonların rastgele olmayan yerleşirnini açıklayabilir.
Lipidler
Lipidler kanda tipik olarak özgün apoproteinlere bağlı olarak taşınırlar (lipoprotein kompleksieri oluşturarak). Dislipoproteinemiler, defektif apoproteinleri kodlayan ya da hücreler üzerindeki lipoprotein reseptörlerini değişikliğe uğratan mutasyonlara veya dolaşımdaki lipid düzeylerini etkileyen altta yatan başka bozukluklara (örn. nekrotik sendrom, alkolizm, hipotroidizm veya diyabetes mellitus) bağlı olarak gelişebilirler. Genel popülasyonda sık karşılaşılan lipoprotein anormallikleri (gerçekten de myokard infarktüsünden kurtulanların birçoğunda görülürler) (i) artmış LDL kolesterol düzeyleri, (2) azalmış HDL kolesterol düzeyleri ve (3) artmış anormal Lp(a) düzeyleri (bkz. öncesi)ni kapsar. Aterogenezde hiperkolesteroleminin yeri olduğunu gösteren kanıtlar aşağıdaki gözlemleri içerir:
• Ateromatöz plaklardaki baskın lipidler kolesterol ve kolesterol esterleridir.
• Hiperlipoproteinemiye neden olan, Iipoprotein alımı ve metabolizmasındaki genetik defektler hızlanmış ateroskleroz ile ilişkilidir. Bu nedenle, defektif LDL reseptörleri ve karaciğerin yetersiz LDL alımı sonucu oluşan homozigot ailesel hiperkolesterolemi 20 yaşından önce myokard infarktüsüne sebep olabilir. Benzer şekilde apolipoprotein veya LDL reseptörlerinde defekt oluşturulmuş hayvan modellerinde de hızlanmış ateroskleroz oluşur.
• Hiperkolesterolemiye neden olan diğer genetik veya kazanılmış hastalıklar (örn. diyabetes mellitus, hipotroidizm) prematür ateroskleroza neden olurlar.
• Epidemiyolojik çalışmalar ateroskleroz şiddeti ile total plazma kolesterol veya LDL düzeyleri arasında belirgin ilişki göstermiştir.
• Serum kolesterolünün diyet veya ilaçlar ile düşürülmesi aterosklerozun ilerlemes hızını yavaşlatır, bazı plakların gerilemesine neden olur ve kardiyovasküler olayların riskini azaltır. Hiperlipideminin aterogeneze katkısındaki mekanizmalar aşağıdakileri içerir. Kronik hiperlipidemi, özellikle de hiperkolesterolei, lokal reaktif oksijen türevieri üretimini artırarak EH onksiyonunu direkt bozabilir. Diğer etkileri yanısıraluşan serbest oksijen radikalleri , nitrik oksidin yok olmasını hızlandırarak vazodilatatör etkisini azaltır ve öylece lokal gerilme stresi artar.
• Kronik hiperlipidemide lipoproteinler intimada birikir. Bu lipidler bölgedeki makrofajlar veya EH'lerinin oluşturduğu serbest oksijen radikallerinin etkisiyle oksidize edilir. Oksidize LDL, LDL reseptöründen farklı bir çôpçü reseptör aracılığıyla makrofajlar tarafından alınır, köpüksü hücre oluşumu ile sonuçlanır. Ayrıca oksidize LDL, lezyonlarda monosit toplanmasını arttıran büyüme faktörleri, sitokinler ve kemokinlerin EH'leri ve makrofajlardan salmasını uyarır. Son olarak oksidize LDL EH'leri ve DKH'lerine sitotoksik etki yapar ve EH disfonksiyonuna neden olabilir.
• Oksidize LDL'nin aterogenezdeki önemi plak oluşumunun tüm evrelerinde makrofajlarda birikimi ile ortaya konmaktadır. Dahası antioksidan tedavi (karoten ve vitamin E) hayvan modellerinde ateroskleroza karşı korur ancak IKH'nı engellernede etkili gözükmemektedir.
İnflamasyon
İnflamatuar hücreler ve medyatörler aterosklerotik lezyonların başlangıcı, ilerlemesi ve komplikasyonlarında roloynarlar. Normal damarlar inflamatuar hücreleri bağlamazken, aterogenezin erken döneminde disfonksiyonel arter EH'leri, lökosit adezyonunu artıran adezyon moleküllerini eksprese eder; özellikle vasküler hücre adezyon molekülü (VCAM-l) monositleri ve T hücrelerini bağlar. Bu hücreler endotele yapıştıktan sonra lokal olarak üretilmiş kemokinlerin etkisi altında intimaya göç ederler.
• Monositler makrofajlara dönüşürler ve büyük bir gayretle okside LDL de dahil olmak üzere lipoproteinleri içlerine alırlar. Monosit toplanması ve makrofajlara (en sonunda da köpüksü hücrelere) farklılaşması teorik olarak koruyucudur, çünkü bu hücreler potansiyelolarak zararlı lipid parçacıklarını uzaklaştırırlar. Fakat zamanla okside LDL'nin ilerleyici birikimi lezyonun da ilerlemesine neden olur. Böylece makrofaj aktivasyonu (okside LDL veya T hücre yoluyla, aşağıya bakınız) sitokin yapımıyla sonuçlanır (örn. TNF), bu da sonra lökosit adezyondu ve kemokin üretimini artırır ki bu da sonunda mononükleer inflamatuar hücre toplanmasını sağlar. Aynı zamanda aktive makrofajlar, LDL oksidasyonunu arttıran reaktif oksijen türevierini de üretirler.
• Intimaya getirilen T hücreleri makrofajlar ile etkileşir ve kronik bir immün inflamatuar durum oluşturabilirder. T hücrelerinin spesifik antijenlere mi yanıt verdikleri (örn. bakteriyel ya da viral antijenler, heat-shock proteinleri [aşağıya bakınız] veya modifiye arter duvarı elemanları ve lipoproteinler) yoksa lokal inflamatuar ortam tarafından nonspesifik olarak mı aktive oldukları açık değildir. Bununla birlikte, büyümekte olan intimal lezyonlardaki aktive T hücreleri, sırasıyla makrofajlar kadar EH'lerini ve DKH'lerini de uyaran inflamatuar sitokinleri (örn. interferon-y) salgılarlar.
• Kronik inflamatuar durumun bir sonucu olarak aktive lökositler ve damar duvarı hücreleri, DKH çoğalmasını ve ECM sentezini teşvik eden büyüme faktörlerini Salgılarlar.
İnfeksiyon
İnfeksiyonların, aterosklerotik plak oluşumuya salnan lokal inflamatuar süreci sürükleyebileceğine ilişkin iştah kabartan kanıtlar olmasına rağmen, bu hipotez henüz kesin olarak ispatlanmamıştır. Herpesvirüs, sitomegalovirüs ve Chylamidae pneumoniae'nın tümü aterosklerotik plaklarda saptanmış ve normal arterlerde gözlenmemiştir ve seroepidemiyolojik çalışmalar daha ciddi ateroskleroz.u ola~ hastalarda C. pneumoniae 'ye karşı artmış antikor tıtrelerı bulmuştur. Ancak bu infeksiyonlardan herhangi biri ile aterosklerozun gelişimi ve ilerlemesi arasında bir nedensel ilişki gösterilmeyi beklemektedir.