Mikrobiyolojik Tanı Ve Laboratuvar Tanı Metotları
DERİ ve YUMUŞAK DOKU ENFEKSIYONLARININ MİKROBİYOLOJİSİ
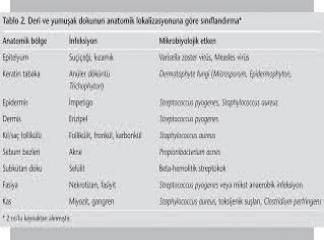
Normal Deri Florası Deri uterus içinde ve doğumda steril olarak kabul edilir. Doğar doğmaz kişinin deri florası hem aerop hem de anaerop bakterilerle cm koloni oluşturan birim [colony forming unit (CFUıl olacak şekilde gelişir. Flora içeriğini ve yoğunluğunu birçok faktör etkiler Bu faktörlerdeki değişimler vücudun farklı bölgelerindeki flora değişikliklerine yol açar.
Aksiıla ve kasıktaki flora, sırt, kollar, bacaklar gibi kuru bölgelerdeki floralardan farklıdır. Konakta deriye ait eksfolyasyon (soyulma). kuruluk, yerel vücut ısısı bakteri üremesi üzerinde etkilidir. Stratum korneumun soyulmasıyla bakterilerin çoğu yer değiştirir ve yüzeye yapışır. Derinin nemli bölgelerinde bakteri sayısı daha fazladır. Düşük pH, düşük ısı ve kimyasal maddeler bakteri üremesini sınırlar. Deri p+l'sı yaklaşık 5.5'tir ve bu, deri bakterilerinin sebum lipidlerini hidroIizi sonucunda oluşur.
Derinin bazı bölgelerinin tuzlu olması terin buharlaşmasının sonucudur. Bu sebeple tuza dirençli StapfıIJlococcus epidermidis gibi bakterilerin üremesini sağlar. Ayrıca, bazı bakteriler deri yüzeyindeki lipid nedeniyle inhibe olur. Derinin bakteri florası aynı zamanda rnüköz membranlardaki gibi patojen lerin invazyonundan konağı korur. Deri enfeksiyonları, flora bozulduğurıda daha sık görülür. Bunun nedeni tam bilinmiyor. Fakat bakterinin bağlanma yerlerinin flora bakterileri tarafından satürasyonu, besin için yarışma, bakteriyosinlerin salınımı, endojen mikroorganizmalar tarafından salınan inhibitör etkili kimyasallar başlıca enfeksiyondan koruyucu mekanizmalar olarak kabul edilmektedir.
Derinin kalıcı florasındaki bakteriler düşük virülanslı olup, nadiren önemli enfeksiyonlara neden olur. Deride devamlı bulunan ve deri üzerinde çoğalan bakterilere yerleşik (resident) flora denir. Deri üzerinde çoğalmayan fakat yaşamını kısa süre sürdürebilen bakterilere geçici flora bakterisi denir.
Geçici flora üyeleri ya rnüköz membrandan çıkarken ya da çevreden alınır ve deri üzerinde birikir Kolonize olmadan önce bazı bakterilerin spesifik adezinlerle deriye yapışması gerekliliği ileri sürülmektedir. Kuru ve dış temasa maruz kalan deri bölgelerinde normalde grampozitif bakteriler (S. epiderrnidis, mikrokoklar, anaerop grampozitif koklar, hem aerop hem anaerop difteroid basiller) kolonize olur.
Propionibacteriurn acnes (bir grampozitif basil) sebase alanlarda bulunur. Fakültatif ve anaerop gramnegatif basiller daha sıklıkla koltuk altı ve kasık bölgesinde ve diğer nemli alanlarda (parmak aralarında) kolonize olur. Bilinmeyen bir sebeple yatalak hastaların derisinde ve altta yatan ciddi bir hastalığı olan kişilerde gramnegatif basil kolonizasyonunda artış görülmektedir.
Deri enfeksiyonlarının en yaygın patojen leri nden olan Stapnylococcus aureus ve Streptococcus pyogene5 geçici floranın en önemli üyeleridir. Bu mikroorganizmalar genellikle kıyafetlerle korunan bölgelerdeki deri üzerinde bulunur. S. aureus burun, yüz ve vücudun üst kısmında daha sık bulunur.
Deride Oluşan Enfeksiyonların Sınıflanması
Giriş, yayılrm, çoğalma:
Mikroorganizmalar deri ve yumuşak dokuya: yara veya böcek ısırığı, deri hastalıkları ve stratum korneumun bütünlüğünü bozan tüm kesilerle girer. Diğer yol ise alttaki dokudan ya da kanllenf yoluyla bulaş olmasıdır. Mikroorganizma deriye penetre olduktan sonra lokal olarak yayılır. Lenfatikleri ya da kanı invaze eder. Bunun sonucu olarak deri ve yumuşak dokuda sınırlı enfeksiyon vücudun diğer bölgelerine ulaşır. Bazı bakterilerin yayılımı spesifik virülans faktörleriyle ilişkilidir. Örneğin; hiyalüronidaz hem S. aureus hem de S. pyogenes tarafından yapılan ekstraselüler bir enzim olup, yayılma faktörü olarak da tanımlanır. Diğer enzimler; hemolizinler, lipazlar, kollajerıaz ve elastazdır. Bunların oluşumu patogenezde önemli roloynar.
Genellikle S. aureus enfeksiyonları apse gibi lokalize olmaya meyillidir. S. pyogenes enfeksiyonları ise selülit gibi yayılmaya eğilimlidir
Immünite:
Doku makrofajları tarafından ya da alternatif yolla komplemanın aktivasyonu sonucu nötrofiller enfeksiyon bölgesine çekilir.
Lokal antimikrobiyal etki epidermal makrofajlar ve Langerhans hücreleri sitokinlerin salınımıyla başlar. Kazanılmış ya da konjenital olarak immün yetmezlikli kişilerde kandidiyaz gibi deri enfeksiyonlarında artış görülür. Bunlar deri savunmasında hücresel immünitenin rolünü gösterir.
Doku hasarı:
Toksinler ve enzimlerin yanı sıra yıkılan konak savunma mekanizmaları deri ve yumuşak dokudaki hücresel zararın oluşumuna yol açar. Enfeksiyonun farklılığı mikroorganizmaların invazyonu, virülans faktörleri ve konak yanıtına göre değişir. Deri ve yumuşak doku enfeksiyonlan. ekzojen kaynaklı enfeksiyonlar, endojen kaynaklı enfeksiyonlar, toksinierin indüklediği enfeksiyonlar olmak üzere gruplarıdırılabilir.
Endojen enfeksiyon:
Kandan ya da enfekte organ gibi iç kaynaklardan gelişir. Patojen mikroorganizma direkt olarak ya da hematojen yayılımla enfeksiyon oluşturur
Ekzojen enfeksiyonlar:
Bu tip enfeksiyon bir kesi sonrası ya da ancak çok sayıda virülan mikroorganizma tarafından oluşur. Deneysel çalışmalarda derinin S. aureus ile enfeksiyonu için> ı 0 yoğunlukta bakteri gereklidir. Bakteri ancak uzun süre kirli ve nemli kalan ciltte tutunabilir ve sayıca artabilir. Travma, cerrahi, yabancı cisim, intravenöz kateter gibi durumlarda cilt bariyeri yıkılır. konsantrasyonunda ise enfeksiyon gelişir. Aşırı nem, travma, yabancı cisim, basınç, yetersiz kan akımı gibi durumlar deri invazyonunu artırır. Aşırı ıslaklık, sıkı bandaj özellikle bebeklerde enfeksiyona yol açar. Şişman kişilerin katlantı bölgeleri nemden zengindir. immersiyon enfeksiyonu; uzun süre ıslak alanlarda yaşayanlarda ya da savaş ortamında ayakları uzun süre nemli kalanlarda görülür. Nem deri maserasyonunu artırır ve stratum korneumun bütünlüğünü bozar. Stafilokok ve streptokok sık görülür.
Gramnegatif bakteriler de etken olabilir. Sıcak banyolarda Pseudomonas aeruginosa bakterisi de bu tip enfeksiyonlara neden olabilir (Tablo 5,6). Travma, deri ve yumuşak doku enfeksiyonuna yol açan en yaygın nedendir. Hafif travma, tırnak kenarı, atlet ayağı, büyük travma, silahlı yaralanma, trafik kazası ve yanık başlıca enfeksiyona yol açan faktörlerdendir. Yanıklar ayrıca, mortaliteyi artırır. Santral venöz kateterIeri, periton diyaliz kateterIeri, drenaj tüpleri. kemoterapi ve parenteral nütrisyon kateterleri de enfeksiyon riski oluşturur. Dekübit ülseri basıya sekonder gelişir. Devamlı basınç yatalak hastalarda doku nekrozuna yol açar ve sıklıkla enfeksiyon gelişir. Kan dolaşımının bozulmasında travma, diyabet gibi periferal vasküler hastalıklar önemli nedenlerdir. Diyabetlilerde periferal duyusal nöropati gelişir, bu hastaların travmayı hissetmemelerine yol açar. Enfeksiyon geliştiğinde hastalar olayı fark eder. b. Koagülaz:
Serbest koagülaz protein yapısındadır ve fibrinojen in fibrine dö nüşmesine neden olur. Fibrinojenin fibrine dönüşmesiyle hücre yüzeyinde fibrin birikir. Oluşan fibrin pıhtı bakteriyi fagositoza karşı korumakta rol alır. Deri ve Yumuşak Dokunun Bakteriyel Enfeksiyonları Stafilokokal deri enfeksiyonları: Stafilokoklar içinde virülansı en yüksek olan S. aureus'tur.
Diğer stafilokoklar ise sıklıkla cilt florasında bulunmaktadır ve fırsatçı enfeksiyonlara yol açmaktadır. S. aureus deri enfeksiyonlarının en sık nede nidir ve yaygın enflamatuvar yanıta neden olur. Postoperatif yara enfeksiyonu, si vilce ya da apse gibi enfeksiyonlara yol açar. Primer piyodermalar olarak tanımla nan grup stafilokokların neden olduğu folikülit, fronkül, karbonkül ve impetigo tablolarını içerir. İrnpetigo S. aureus velveya S. p!l0genes ile enfeksiyona bağlı olarak gelişebilir. Klasik erizipel S. p!logenes'e bağlıdır. Büllöz impetigo S. aureus suşlarıy la oluşur.
Deri yüzeyindeki katmanları yıkan bir toksine bağlı olarak gelişir. Selülit tablosu çok sayıda mikroorganizmaya bağlı gelişir. Eğer selülit fronkül, karbonkül ya da apse ile birlikte ise genelde S. aureus etkendir. Selülit difüz ve giriş yeri tam olarak tanımlanmamışsa genelde patoloji streptokok türlerine bağlıdır. S. aureus patojenitesinden sorumlu yapılar:
1. Kapsül:
Bakterinin fagositoza karşı direncini ve prostetik aletlere yapışma sını sağlar.
2. Yüzey adezinleri:
S. aureus hücre duvarının ana bileşenleri peptidoglikan ve teikoik asittir. Peptidoglikan, Asetil glukozamin ve Nasetil muramik asit poli merlerinin çapraz bağlanmasıyla oluşur. Teikoik asit ise ribitol fosfat polimerlerin den oluşur ve bakterinin mukozal yüzeylere aderensini sağlar.
Bu yapılar komple man aktivasyonunu sağlar, monositIerden interlökin (IL)1 salınımına neden ola rak polimorfonükleer lökositler (PNL)'in kemotaksisini engeller, opsonik antikor ların yapımını uyarır ve apse oluşumuna neden olur.
3. Protein A:
S. aureus'un hücre duvarında bulunan, 42 kDa ağırlığında bir ya pıdır. Protein A IgG3 hariç diğer IgG'lerin Fe kısmına bağlanabilme özelliğine sa hiptir. Opsonizasyonu ve nötrofillerin fagositoz etkinliğini engeller. Kompleman aktivasyonunu sağlar ve gecikmiş tip hipersensitivite reaksiyonlarında rol alır. Protein A immünojenik özelliktedir.
4. Enzimler:
Stafilokokların dokulara yayılmalarına katkıda bulunan, virülans tan sorumlu enzimleri vardır. Bunlar; katalaz, koagülaz, fibrinolizin, hiyalüronidaz, lipaz, fosfotidil inozitolspesifik fosfolipaz C, nükleaz. fosfodiesteraz ve ~Iaktamaz gibi enzimlerdir.
a. Katalaz: Mikroorganizma fagosite edildikten sonra bu enzim serbest oksijen radikallerine karşı direnci sağlar.
b. Koagülaz: Serbest koagülaz protein yapısındadır ve fibrinojen in fibrine dönüşmesine neden olur. Fibrinojenin fibrine dönüşmesiyle hücre yüzeyinde fibrin birikir. Oluşan fibrin pıhtı bakteriyi fagositoza karşı korumakta rol alır
c. Fibrinolizin: Enfeksiyonun dokulara yayılmasında ve fibrin tabakasının erimesinde etkilidir.
d. Hillafüronidaz: Fibrinolizine benzer etkiyle dokulardaki mukopolisakkaridleri hidrolize eder. Bakterinin komşu dokulara yayılmasına katkıda bulunur.
e. Lipaz: Kronik fronküle sebep olan S. aureus suşlarında bulunur. Cilt ve cilt altı dokulara mikroorganizmanın yayılmasına yardım eder.
f. Fosfodiesteraziııozitol: Kompleman aktivasyonu sırasında yapılır ve kompleman komponentlerinin biyoaktivasyonuyla doku hasarı meydana gelir.
5. Toksinler: S. aureus, çok sayıda ekstraselüler toksin üretir. Bu toksinler etkilerini enzimatik aktivite ve süperantijen özellikleriyle gösterir. Aşırı sitokin yapımı patolojiye neden olur.
a. Sitolitik toksinler: S. aureus'un hemolitik aktivitesi dört toksine bağlıdır.
• Alfatoksin. S. aureus suşlarının ana hemolizini 33 kDa ağırlığında bir proteindir. Logaritmik üreme sırasında salgılanır. insan trombositleri ve makrofajlarıyla doku kültürleri üzerine hemolitik etkiye sahiptir. S. aureus enfeksiyonlarının patogenezinde önemlidir. Bu toksinin etkisi koyun kanlı agarda S. aureus kolonilerinin etrafında oluşan hemoliz zonu olarak görülür.
• Betatoksin. Moleküler ağırlığı 35 kDa olan bir proteindir. Logaritmik üreme fazının sonuna doğru salgılanır. Antilerılk özelliğe sahiptir. Grup B streptokokların hemolitik aktivitesiyle sinerjik etki gösterir (CAMP testi).
• Gamatoksin: S. aureus'un %97'sinde, koagülaznegatif stafilokokların %5070'inde bulunur. Molekül ağırlığı 32 ile 35 kDa ağırlığında olan üç gama hemoliz proteini vardır. Bu toksin tavşan. insan ve koyun eritrositlerini hemolize eder.
• Deltatoksin: Molekül ağırlığı 103 kDa olup, eritrosit, lökosit, makrofal. lenfosit ve trombositleri hasara uğratan bir proteindir.
b. Panton valentina lökosidini: Lökosidin lökositleri tahrip eder ve fagositozu engeller.
c. Enterotoksin: Enterotoksinin A, B, C, D, E, H, 1 olmak üzere yedi immünolojik tipi vardır. A ve D besin zehirlenmelerinde. B ise hastane enfeksiyonlarında sık karşılaşılan toksindir.
d. Eksfoli!latif toesı». Stafilokokların veziküler ve eksfoliyatif deri lezyonlarından sorumludur. Ekzotoksin niteliğindedir. A ve B olmak üzere iki tipi bulunmuştur. A tipi kromozomal, B tipi plazmide bağlı genler tarafından kodlanır. Benzer biyolojik aktiviteleri vardır. Bu proteinler proteolitik aktivite gösterir ve epidermiste bulunan mukopolisakkaridleri tahrip eder. Böylece intraepitelyal düzeyde ayrılma meydana gelir (haşlanmış deri sendromu Hiyalüronik asit kapsül: Bağ dokusuna benzer, antijenik özelliği yoktur Bu şekil de konaktan kaçar Nötrofil veya makrofajların fagositozundan korunmayı sağlar.
e. Toksik şok sendromu toksinil: Toksik şok sendromu toksini J'in üç önemli özelliği vardır Bunlar; pirojenik olması, süperantijen özelliği taşıması ve çok kü çük miktarlarda hücrelere karşı öldürücü etki göstermesidir Süperantijen, toksi ne antijen ik spesifisite olmadan Tvhücre uyarılmasını sağlar Süperantijenlerin MHC üzerindeki antijen bağlanma oluğunda sunulmasına veya işlenmesine ge rek yoktur Süperantijenlerin önemi, çok sayıda Thücresini birden uyarabilrne leri ve yoğun sitokin salınımı nedeniyle septik şok benzeri klinik bulgulara yol açabi Imeleridi r.
6 Silme üretimi:
Slime maddesi bakterinin plastik kateter gibi sert yüzeylere tutunmasını ve antibiyotiklerin etkisinden korunmasını sağlar Burun taşıyıcılığı gibi kolonize kişilerde kişisel taşımayla ya da ekzojen kaynak tan bulaş olabilir Rekürren veya persistan fronkül ve impetigo durumunda kültür yapılmalı ve antibiyotik duyarlılık sonuçları saptanmalıdır Fluktan lezyonlar dre ne edilmelidir Etken metisiline dirençli S. aureus (MRSA) ise ona uygun tedavi uy gulanmalıdır
Streptokokal deri enfeksiyonları:
S. p!i0genes akut farenjit, impetigo, erizi pel, nekrotizan fasiyit Je miyozit nedenlerindendir Virülans faktörü olan protein F bakterinin epitelyum hücresine yapışmasını sağlar Doku invazyonuna ve yıkımına yol açan farklı enzim ve hemolizinler üretir Bunlar; streptolizin O, streptolizin S, streptokinaz, DNaz ve hiyalüronidazdır Streptokokal pirojenik ekzotoksinler deri de döküntü ve öldürücü sistemik etkilere yol açabilir Virülans faktörleri: S. P!iogenes'in hücre yüzeyindeki antijenik yapılar virülans tan, kolonizasyondan, fagositozdan kaçınmak ve konak immün yanıtlarından so rumludur S. p!iogenes'in yüzeyi oldukça kompleks ve kimyasalolarak da çeşitlidir
Antijenik yapılar:
• Kapsüler polisakkaridi (Csubstans). • Hücre duvar peptidoglikanı ve lipoteikoik asit, • Yüzey proteinleri; M proteini, fimbriyal proteinler, fibronektin bağlayan pro teinler (protein F) ve hücreye bağlı streptokinazdır M proteinleri kesin virülans faktörleridir Hem kolonizasyon hem de fagositoza karşı dirençten sorumludur Adezinler: Lipoteikoik asit, M proteini ve multipl fibronektin bağlayan protein ler başlıca adezinlerdir Bunlar aderens ve fibronektine bağlanmayı sağlar. M ve M3 proteinleri de fibronektine bağlanabilir Streptolizin S, oksijene stabil lökosidindir. Streptolizin O ise oksijene duyarlı lökosidindir. NADaz lökotoksiktir. Hiyalüronidaz (orijinal adı yayılım faktörü) konnektif doku hiyalüronik asitini parçalar. Streptokinaz fibrin lizisinde görev yapar. Streptodornaz AD, DNaz aktiviteye sahiptir. Streptodornaz B ve D ayrıca ribonükleaz aktiviteye de sahiptir. Proteaz aktivitesi S. aureus'a benzer. Yumuşak doku nekrozunda ya da toksik şok sendromundaki suşlarda gösterilmiştir.
Streptokokal invazinler eritrosit, fagosit gibi hücreleri eritir. Dokularda yayılım sırasında konağa ait fibrin ve hücreler arası zemin maddesini de eritir. Bakteriye ait özellikler dışında streptokokal deri enfeksiyonlarının gelişiminden sorumlu çeşitli faktörler vardır. Bunlar başlıca; mevsim, nem, küçük travmalar, böcek ısırıkları ve vektörler, hijyen bozukluğu, kalabalık ortam, diğer deri hastalıklarının bulunması, sosyoekonomik durum, ırk, yaş ve ısıdır. İmpetigo etiyolojisinde sıklıkla S. aureus ile birliktedir. Selülitlerin çoğunda S. pyogerıes ve S. aureus birlikte etken olarak bulunur.
Propionihacterium acnes: Androjen hormonlar sebum yapısıyla keratinizasyonu bozar, pilosebase kanalların desküamasyonunu artırır. Kanalların blokajı kese oluşumunu artırır. P. acrıes ve diğer deri flora elemanları (mikrokok, maya, stafilokok) bu ortamda çoğalır. Siyah nokta ya da akne oluşumuna yol açar.
Derinin mikobakteriyel hastalıkları:
Lepra etkeni Mycobacterium leprae'dır. Bakteri ilk kez Hensen tarafından 1873 yılında bulunmuştur. M. lepme'ya bağlı immün yanıta göre klinik özellikleri gelişir. Tüberküloid leprada yüzde, gövdede ve ekstremitelerde tipik olarak iri kırmızı lekeler ve anestetik alanlar bulunur. Periferal sinirlerde kalınlaşmalar vardır. Bunun nedeni mikroorganizmanın sinir katmanlarında çoğalmasıdır. Lepramatöz leprada ise yaygın deri tutulumu vardır. Kaş kaybı, burun kanatlarının, yanakların, kulakların kalınıaşması ve genişlemesi aslan yüz oluşumuna yol açar.
Tanısında nazal sürüntü ve deri biyopsileri alınıp ZiehlNielson ya da auramin boya ile boyandığında aside dirençli basillerin görülmesi yeterlidir. Lepramatöz leprada çok sayıda, tüberküloid formda ise en az sayıda mikroorganizma görülür. Mycobacterium tuberculosis'in tersine mikroorganizma invitro olarak üretilemez. Mycobacterium marirıum, Mycobacterium ulcemrıs ve M. tuberculos is diğer mikobakteriyel deri enfeksiyonlarının başlıca nedenleridir.
Çevresel etkenlere bağlı deri ve yumuşak doku enfeksiyon etkenleri:
Kedi ve köpek ısırıklarında Pasteurella türleri en yaygın etken olmasına rağmen S. aureus, Bacteroides tectum, Fusobacterium, Caprıocytophage ve Porphwomorıas türleri de etken olabilir. İnsan ısırıkları genelde kaza ile gelişir. Enfeksiyon nedeni streptokok, S. aureus, Eikerıella corroderıs gibi aeropların yanı sıra Fusobacterium, Peptostreptococcus, Prevotella, Porphyromorıas gibi anaeroplardır. Bunun dışında çevresel faktörlere bağlı olarak; Erysipelothrix rhusiopathiae (kasaplarda), tatlı su ortamındaki travma sonrasında Vibrio vulnificus ve Vibrio alginolyticus etken olabilmektedir (Tablo 7).
Cerrahi yara enfeksiyonları:
Cerrahi sonrasında ilk 48 saatte ortaya çıkar. Bu enfeksiyonlar hızla fasiya, yağ ya da kas gibi deriden daha derin alanları tutabilir. Cerrahi yara enfeksiyonlan. yüzeyel insizyonel, derin insizyonel ve organlboşluk yara enfeksiyonları olmak üzere gruplandırılır. Yüzeyel insizyonel olanlar sadece subkütanöz boşluğu tutar.
Enfeksiyon deri ve alttaki musküler fasiya arasındadır. Operasyondan sonra en geç 30 gün içerisinde enfeksiyon görülür. Tanısı; pürülan insizyonel drenaj, aseptik koşullarda yaradan alınan sıvı veya doku örneklerinin kültüründe üreme saptanması, yerelolarak ağrı, hassasiyet. şişlik ve eritem olması ya da kültür negatif olsa bile cerrahi olarak açılmış alanda enfekte görünüm olmasıyla konur. Derin insizyonel enfeksiyonda yumuşak dokunun fasiya ve kas gibi derin katları tutulur.
İnsizyon yerinde 30 gün içinde ya da protez yerleştirildikten sonraki bir yıl içinde görülür. Yüzeyel insizyonel yara enfeksiyonundaki gibi bulgular vardır. Organlboşluk enfeksiyonlarında derin insizyonel yara enfeksiyonunun yanı sıra anatomik bir organ ya da boşluk tutulumu vardır.
Nekrotizan deri ve yumuşak doku enfeksiyonları:
Nekrotizan fasiyit anaeroplar ve fakültatif anaeropların miks enfeksiyonu şeklinde ise sıklıkla fatal seyreder. Sinerjistik bakteriyel gangrene benzemekle beraber daha akut ve oldukça ağır bir enfeksiyondur. Çok çeşitli mikroorganizmalar neden olmasına rağmen Iiteratüre "et yiyen bakteri" olarak giren S. pyogenes en sık saptanan etkendir, Gazlı gangren ise hızla ilerleyen progresif bir enfeksiyondur. Clostridium perfringens, Clostridium septicum, Clostridium histolyticum ya da Clostridium novyi'ye bağlı gelişir. Nekrotizan fasiyit monomikrobiyal formda ise başlıca sorumlu patojenler: S. pyogenes, S. aureus, V. vulnificus, Aeromonas hydrophila veya anaerop streptokoklardır. Stafilokok ve hemolitik streptokoklar eşzamanlı olarak gözükür.
Çoğu enfeksiyonlar toplum kaynaklı olup, ekstremitelerde bulunur. Olguların 2l3'ünde enfeksiyon alt ekstremitededir. Tanıda; eksüdanın Gram boyaması ile patojenler saptanabilir. Zincirler şeklindeki grampozitif koklar streptokokların (ya grup A ya da anaeroplar) bulunduğunu destekler. Büyük grampozitif kok kümeleri ise S. aureus varlığı lehinedir. Fakat yayılma özelliği gösteren enfeksiyonlarda ise genellikle bakteri saptanmaz. En iyi kültür örneği dokudan alınır. Enfeksiyon vasküler ülser gibi kontamine deri yarasından orijin almışsa yüzeyel yaranın bakteriyolojik özellikleri derin enfeksiyonu göstermez.
Travmatik yaralar sıklıkla Clostridium Dotulinum ve Clostridium tetani dışındaki klostridiyum sporlarla kontaminedir. Az ya da hiç invazif özellikleri olmayan C. tetani ve C. Dotulinum'un tersine diğer klostridiyalar sistemik etkilerine ek olarak 10kal zarara da neden olur. Yara enfeksiyonlarının majör etkeni C. perfringens'tir. Hem yerel hem de sistemik etkileri olan çok sayıda toksinler üretir. En yaygın klostridiyal yara enfeksiyonu şekli lokalize selülittir ve sıklıkla cerrahi ile antibiyotik kullanımı sonucunda tedavi edilir. Şiddetli travma gazlı gangrenle birlikte olabilir.
Bu nekrotizandır ve kasta gaz oluşumuyla birlikte seyreder. Sistemik olarak şok bulguları vardır. C. perfringens 12 farklı toksin üretir. Alfatoksin bir lesitinaz olup, hücre membranıarını parçalar. Gazlı gangrenden sorumlu enzimdir. Bir çinko metallofosfolipaz enzimi de ökaryotik hücre membranıarını hedefler. Fosfotidil kolin ve sfingomiyelini hidroliz eder ve hücre ölümüne neden olur. Kas dokusunun miyonekrozu nedeniyle siyah ve gangrenöz görünüm gelişir. Aşırı gaz mikroorganizma tarafından üretilir.
Krepitasyon cilt altında küçük gaz kesecikleri şeklinde palpe edilebilir. Ateş, terleme, kan basıncında düşme ve idrar çıkışında azalma gibi sistemik şok tablosu gelişebilir.
Nekrotizan fasiyit tip 1 (polimikrobiyal):
Sıklıkla travma ya da cerrahi sonrasında görülür. Kas üzerindeki subkütan yağ ve fasiya özellikle tutulur. Geç dönemde kas tutulumu da görülür. Anaeroplar ve fakültatif bakteriler sinerjistik etki ile doku hasarına yol açar. Klinik, tip II streptokokal nekrotizan fasiyit ve klostridiyal miyonekroza göre daha yavaş seyreder. Perine ve çevre dokularda görülen nekrotizan fasiyite Fournier gangreni denir. Nekrotizan fasiyit tip Il: S. pyogenes'in virülan subtipleriyle ortaya çıkar. Bu bakteri "flesheating bacteria" olarak da tanımlanır. Virülan enfeksiyondan sorumlu olan bakteride M ı ve M3 proteinleri bulunur.
Nekrotizan fasiyitin bir formu da streptokokal toksik şok sendromudur. Klostridiyal miyonekroz (gazlı gangren) cerrahi ya da travma ile gelişir. En sık etken C. perfringens'tir (eski adı C. welchii) Bu bakteri toprakta sıkça bulunur. Hayvan ve insanların gastrointestinal sisteminde de bulunur. Mikroorganizma l O'dan fazla ekzotoksin üretir. Alfatoksin en önemlisidir. Hücre membranıarını hidrolize eder. Doku nekrozuna neden olur, lökositleri inaktive eder ve eritrositleri hemoliz eder. Ayrıca, alfatoksinin direkt olarak kardiyodepresif etkileri de vardır. Spontan olarak görülen klostridiyal miyonekroz ise genellikle C. septicum ile oluşur.
Diğer nekrotizan yumuşak doku enfeksiyonlanndan olan anaerop streptokokal miyonekroz polimikrobiyal bir hastalıktır. A. fı!Jdropfıila fakültatif anaerop gramne gatif bir basil olup, fulminan miyonekroza neden olur. Enfeksiyon sıklıkla perıet ran tatlı su travmasında (boğulrna tehlikesi gibi) görülür.
Derinin Fungal Enfeksiyonları
Fungal enfeksiyonlar derinin en dış tabakalarını ve saç gövdesini tutup sınır lı kalabilir. Bunun yanında epidermisin keratinize tabakasına, tırnak ve saça ya yılım gösterebilir.
Dermal tabakalarda ise subkütanöz mikoz adını alır. Bazı sis temik fungal enfeksiyonları hava yoluyla kazanılır ve deri bulguları vardır. Malas sezia furfur, Epidermopfı!Jton, Tricfıopfı!Jton, Microsporum ise kütanöz mikozların başlı ca etkenidir.
Pitriyazis versikolor: M. furfur pitriyazise (tinea versicolor) neden olur. Tanı sı direkt mikroskopiyle konulur. Kazıma ile alınan örneğin direkt mikroskopisinde tipik yuvarlak maya formları görülür. Kütanöz dermatofitler: Dermatofitler keratin seven mikroorganizmalardır. Bu nedenle deri, saç, tırnak gibi vücudun keratin içeren yapılarını invaze ederler. çoğu dermatofit türleri ultraviyole altında floresan verir.
Laboratuvar tanıları fun gal hifaların mikroskobik incelemesine, Saboraud agarda üremelerine dayanır. Kültür için lezyondan kazınan ya da kopartılan örnek uygundur. Besiyerinde üre me özellikleri (koloni görünümü, mikroskobik özellikleri) ile tanı konulur.
Subkütan mikozlar: Sporotrikoz etkeni Sporotfırix scfıenckii'dir. Saprofit bir fun gustur. Travma sonrası biraltı hafta içinde önce küçük bir papül ya da subkütan nodül şeklinde gelişir. Enfeksiyon yayılınca lenfatikler boyunca sekonder nodül serisi oluşur.
Derinin Parazitik Enfeksiyonları
Deriye başlıca giriş yolları; direkt olarak penetrasyon (şistozomalar, nernatod lar) ve kanla beslenen vektörler aracılığıyla olur. Leyşmanyaz kütanöz ve mukokütanöz olabilir. Şistozoma enfeksiyonu derrna tite neden olabilir. Artropod enfeksiyonlarından en sık uyuza rastlanır.
Virüslerin Neden Olduğu Mukokütanöz lezyonlar
• Papillomavirüs enfeksiyonu,
• Molluskum kontagiyozum,
• Orf
• Herpes simpleks virüs (HSV) enfeksiyonu: HSV tükürük, konjonktival sıvı, lezyon yerinden ve vezikül sıvısından izole edilir. immünfloresan yöntemiyle ya da tip 1 ve 2'ye ait DNA'nın gösterilmesiyle saptanır.
• Variseıla zoster virüs enfekstyonu: Deri lezyonlarından kazıntı ile alınan örneklerden VZV'ye özgü monoklonal antikorlar kullanılarak immünfloresan testler yapılabilir. VZV'nin tanısında DNA saptayan testler ve hücre kültürü kullanılabilir. Herpes virüs partikülleri vezikül sıvısında elektron mikroskopide görülebilir. EUSA yöntemiyle serumda VZV 19Gve IgM antikorları saptanabilir.
Kasın Parazitik Enfeksiyonları
Trypanosoma cruzi, Tenia solium ve Tricninella spiralis en sık saptanan parazitik etkenlerdir.
Deri Ve Yumuşak Doku Enfeksiyonların Labratuar Tanısı
Vücudun deri ve müköz membranlannda. çevreselortamlarda çok sayıda mikroorganizma bulunur. Patojenler vücuda deri ya da rnüköz membranlardaki kesilerden girer. Travma, ısırıklar, cerrahi ya da yabancı cisim implantlarıyla (endojen) mikroorganizma vücuda girer. Sonra hematojen yolla vasküler sistemle yayılabilir. Akut yara enfeksiyonu cerrahi sırasında, travma ya da ısırıklarla oluşur. Kronik enfeksiyonlar (dekübit. ayak, bacak ülserleri) bozulmuş vasküler akım ya da diabetes mellitus gibi metabolik hastalıkların komplikasyonlarına bağlıdır. Yara kolonizasyonu velveya enfeksiyon sıklıkla polimikrobiyaldir (aerop, anaerop).
Cerrahi sırasında alınan dokular ya da ince iğne biyopsileriyle alınan aspiratlar kültür için en iyi örnek tipleridir. Örnek alımından önce deri yüzeyi ve cerrahi alan eğer uygun şekilde dezenfekte edilirse, saptanan mikroorganizmanın enfeksiyon nedeni olduğu kabul edilir. Açık deri ya da apselerden alınan mikrobiyal kültürlerin yorumunda lezyonların sıklıkla çok sayıda mikroorganizma ile kolonize olmasına bağlı olarak zorluk vardır.
Bu şekildeki kültür sonuçları açık enfeksiyon işaretleri varsa ya da yara iyileşmezse dikkate alınmalıdır.
Örnek almadan önce yaranın uygun temizliği kontaminasyonu minimuma indirebilir. Uygun debridman ve yara temizliğinden sonra örnek biyopsi lezyonun ilerleyen kenarlarından alınmalıdır. Bu kısımda patojenler bulunur ve kolonize olabilen organizmalar daha az görülür. iğne ile alınan pürülan materyalden yapılan kültürler genelde anlamlı sonuçlar verir. Eğer aspirat ya da doku örneği alınamazsa lezyonların derin kısmındaki eksüdadan alınan sürürıtü kullanılabilir. Sürüntü örneği az tercih edilir.
Bu örnekte üreyen mikroorganizma kolonizan olabilir, etken olmayabilir. Deri ve doku enfeksiyonlarının primer ajanları; S. aureus, P. aeruginosa, enterik bakteriler, j3hemolitik streptokok ve çeşitli anaeroplar olabilir. Uygun şekilde alınan örnekte bu mikroorganizmalardan biri ürerse etken olarak kabul edilir.
Yara enfeksiyonları polimikrobik olabildiğinden tedavide geniş spektrumlu ilaçlara gereksinim vardır. Bu nedenle tüm izolatlarda antimikrobiyal duyarlılık testleri yapılmalıdır. Dokular ve aspiratlar anaerobik kültür için kabul edilebilir. Anaeroplar ya ra örneklerindeki toplam mikrobiyal izolat sayısının %3848'inden sorumludur. Sürüntü şeklinde alınan yara örnekleri anaerop kültür için çok uygun değildir. Do ku örneği ve aspiratlar anaerop transport şartlarında taşınmalıdır.
Bir yara örneği nin kalitesi, Gram boyama ile değerlendirilebilir. Bu da mikrobiyal testler için yol göstericidir. Epitel hücrelerinin bulunması deri ya da müköz membranlarla alın mış olan örneğin kontaminasyonunu gösterir.
Doku örneklerinin kantitatif kültür leri deri greftiyle ilişkili olan yara iyileşmesinin değerlendirilmesinde kullanışlı bir yöntemdir. Uygun örneğin Gram boyamasında bulunan bakteri sayısı ile klinik du rum uyumludur. Kültür ortamları ve örneğin taşınması sırasında alınması gereken önlemler akut ve kronik enfeksiyonlardaki olası patojenlere uygun olarak planları malıdır
Örneğin Alınması, Taşınması ve İşlenmesi
Genel özellikler:
1. Tedavi başlamadan önce alınması tercih edilmelidir. Örnekler klinik olarak enfekte olan, tedaviye yanıt vermeyen yaradan alınır.
2. Deri ya da mukozal yüzeylerin temizlenmesi için kapalı yaralar ve aspiratlar için kan kültürlerindeki gibi %2 klorhekzidin ya da %70 alkol sonrasında iyot solüs yonu (%12 iyot ya da %10 povidon iyot%I serbest iyot) ile alan yıkanır. Açık ya ralar önce debride edilir (eğer uygunsa). sonra steril serum fizyolojikle yıkanır.
3. Örnek, yüzeydeki debristen değil gözle görünür şekilde enfekte olan doku dan alınır.
4. Aspirat ya da biyopsi alınmışsa pamuklu silgiçle sürüntü alınmasına gerek yoktur.
5. Taşıma için küçük dokular anaerop transport içerisinde, büyük dokular ise steril serum fizyolojikle yıkanmış nemli steril gaz içinde tutulur. Pamuklu silgiç ile tercihan iki örnek alınmalıdır. Biri Gram boyama, diğeri de kültür için kullanılma lıdır. Stuart ya da Amies medium transport sırasında kullanılan pamuklu silgicin inhibitör etkisini nötralize eder.
Dezenfeksiyon sonrasında örnek alınması:
1. Kapalı apseler: iğne aspirasyonuyla enfekte materyal alınır. Eğer ilk aspiras yonda materyal alınamazsa steril nonbakteriyostatik tuzlu su cilt altına verilir ve tekrar aspirasyon yapılır.
2. Açık yaralar: Steril serum fizyolojikle yüzeyel alan yıkanır. Her uygulamada kullanılan gazlı bez değiştirilir. Yüzeydeki tüm eksüdalar çıkarılır. Biyopsi ya da kü retaj lezyonun tabanından ya da ilerleyen kenarından alınır.
3. PÜ: Eksizyon ve drenaj sonrası lezyonun en dip kısmından iğne ile alınır. Biyopsi lezyonun ilerleyen kenarından ya da tabanından alınır. Isırma yaralarında lezyon taze iken kültür alınmaz. Çünkü enfeksiyona ait deliller yoktur.
4. Dokular ve biyopsi örnekleri: Yeterli doku toplanmalıdır. Nekrotik alanlardan örnek alınmaz. Biyopsi örnekleri 34 mm büyüklüğünde alınır.
5. Doku ya da aspirat alınamazsa pamuklu silgiçle örnek alınır. Kronik, iyi leşmeyen enfekte yaralardan örnek alınır. Steril serum fizyolojikle irrigasyon ve yıkama sonrası yüzeyel debris çıkartılır. Eğer yara kuru ise önce serum fizyolojikle nemlendirilir. Silgiç enfekte yüzey üzerinde dörtbeş kez çevrilir. Anaerop kültür gerekiyorsa hemen anaerop transport tüpüne konur. Aerop kültür için de ayrı taşıma ortamına konur. Yanık durumunda farklı farklı alanlardan örnek alınması önerilmektedir. Enfeksiyonun ilerleyip ilerlemediğinin takibinde kan kültürü alımı uygundur.
Örneklerin işaretlenmesi:
Hastaya ait bilgiler, örnek tipi, lezyonun anatomik yeri, alınma saati ve antibiyotik kullanıp kullanmadığı mutlaka belirtilmelidir. Nozakomiyal enfeksiyonlarda yabancı cisim varlığında ya da postoperarif enfeksiyonlarda bakterinin yanı sıra Cal1dida ve Aspergillus türleri için de kültür alınmalıdır. Bunlar bir hafta içinde rutin bakteri kültürlerinde de üreyebilir. Karışık flora düşünüldüğünde selektif fungal kültürler kullanılmalıdır. Kronik enfeksiyonlarda dematisöz ve bifazik mantarlar etken olabilir.
Bu nedenle tanı için fungal kültür yapılmalıdır.
Taşıma işlemi:
Aspirat ve dokular 30 dakika içinde laboratuvara ulaştırılmalıdır. Canlılık için dokular nemli tutulmalıdır. Taşıma sırasında ya da öncesinde örnekler dondurulmaz. Eğer gecikme olacaksa oda ısısında tutulur. Çünkü düşük ısılarda çözülmüş oksijen nedeniyle anaeroplar zarar görebilir.
Örneği reddetme kriterleri:
Formalin içerisinde gönderilmişse, Gram boyamada çok sayıda epitelyum hücresi varsa (özellikle sürüntü örneğinde). transport süresi bir saati geçmişse (uygun taşıma sıvısı içinde değilse), az örnek ve çok sayıda istek varsa örnek reddedilir. Az örnek varsa araştırılması istenen en önemli test sorulur ve çalışılır.
Kullanılacak Malzemeler
Besiyerleri:
Kanlı agar, çukulatamsı agar, McConkey agar/EMB agar, CNA agar, anaerobik BHI agar ya da TSB, brusella broth, anaeroplar için THIO broth kullanılan başlıca besiyerleridir. Sıvı besiyerleri özellikle az sayıdaki mikroorganizmayı saptamada kullanılır.
Doku homojenizasyonu için gerekli aparatlar:
Ezme parçalama amaçlı araç ya da cihazlar kullanılır.
İşlem
1.çevresel kontaminasyondan koruyarak ekim işlemleri uygun besiyerine yapılmalıdır. Biyoemniyet kabinleri ya da anaerop ortam inokülasyon için kullanılmalıdır.
2. inokülasyon:
• Dokular. Anaerop ortama ekim yapılır. Örnek yumuşak yapıda ise steril çubuklarla kolayca ezilir. Örnek sert yapıda ise (kemik, deri vb.) önce küçük parçalara ayrılır. Parçalayıcı homojenizatörle sıvı hale getirilir. Homojenizasyon sonrası örnek steril pipetle agar ya da sıvı kültüre ekilir. Gram boyama için preparat ekimden sonra hazırlanır.
• Aspirat ve pü: Örnek kabaca karıştırılır. Her besiyerine birer damla konur ve ekilir. Aspiratlsıvı kültür oranı 1/10 dilüsyonda olmalıdır. Volüm azsa sıvı kültür tercih edilmelidir. Aspirat yoğunsa bir damla lama damlatılır ve yayılır. Aspirat sıvısı berrak ise sitosantrifüjle örnek yoğunlaştırılır ve lama yayılır.
• Sürüntü örnekleri: Anaerop kültür en önce ekilmelidir. Sonra pamuklu silgiç 2 mL sıvı besiyeri içinde vortekslenir. Kültür ve Gram boyama işlemi yapılır. Yüzeyel yara ya da apseden alınan sürüntü örneği sıvı besiyerine ekilmez.
3. inkübasyon şartları: Kanlı agar. CNA, çukulatamsı agar, 3537'C + %5 CO ortamında 48 saat inkübe edilir. Açık yara kültürleri üreme yoksa üçdört gün inkübe edilmelidir.
4. Gram boyama: Lökosit sayısı, epitelyum hücre sayısı, bakteriye ve mantara ait yapılar kaydedilmelidir. Yumuşak doku enfeksiyonlarından alınan örneklerde lökosit olmazsa bile klostridiyum benzeri grampozitif basiller görülebilir. Klostridiyumlar sıklıkla fosfolipazlar ve lipazlar gibi enzimleri salar. Bunlar da ortamdaki hücreleri parçalar. Bu nedenle lökosit görülmez. Apse ya da dokuda çok sayıda PNL ve grampozitif kok ~ümelerinin görülmesi stafilokokları düşündürür. Gram boyalı örnek aşağıda belirtilen özelliklere sahipse üreyen üç farklı mikroorganizma olsa bile identifiye edilmelidir.
Gram boyamada direkt smearda PNL bulunması, örneğin steril boşluktan alınmış olması, örneğin kaliteli olması (epitelyum hücre sayısı az). mikroorganizmanın direkt preparatta görülmesi durumunda üreyen bakteriler identifiye edilmelidir. Kültürde S. pyogenes ya da Streptococcus aga/actiae ürerse anlamlıdır.
S. pyogenes yaşamı tehdit eden nekrotizan fasiyit yapabilir. S. aureus ve özellikle metisilin direncine sahip izolatlar nozokomiyal enfeksiyonlar yönünden önem taşır. Alınan yüzeyel yara örneği ise ve Gram'da çok sayıda epitelyum hücresi bulunursa koagülaznegatif stafilokoklar anlamlı değildir. Bu suşlar büyük olasılıkla mikrofloraya aittir. Alınan örneğin Gram preparatında mikroorganizma saptanmışsa bu örneğin her gramında mikroorganizma bulunduğunu gösterir.
Enfekte Dokuların Kantitatif Kültürü
Dokularda bakterinin önemli miktarlarda bulunması; iyileşmede gecikme ve enfeksiyon durumuyla doğru orantılıdır.
1. Örnek toplanması:
a. Dokular: Temizlenmiş velveya cerrahi olarak debride edilmiş yerden yaklaşık 500 mg doku alınır. Hemen transport ortamına, nemli olacak şekilde konur. Steril kapakla kapatılır.
b. Kantitatif kültür için sürüntü alınacaksa sadece aljinat swab kullanılır.
2. Geri gönderme kriterleri: Yetersiz örnek, örnek alınan pamuklu silgiçin kuru olması.
3. Ekim işlemi: Loop metodu ile 0.001 mL ya da 0.01 mL ekilir. Pipet metodunda 10 ]LL ya da 1 ]LL dağıtan pipetle ekim yapılır.
4. Örneğin işlenmesi:
a. Dokular Dokuyu içeren tüp tartılır. Aseptik teknikle doku çıkartılır. 5 mL serum fizyolojik (%0.85 NaCl) ya da anaeroplar için thio broth içerisine konulur. Orijinal tüp tartılır ve dokunun ağırlığı hesaplanır. On beşotuz saniye doku homojenize edilir. İşlem sırasında homojenat soğukta tutulur. 0.1 mL orijinal homojenat plağa ekilir. Plak ıOI olarak adlandırılır. Bu örneğin 1/5 dilüsyonudur. Üç seri 1/1O dilüsyon yapılır. 0.5 mL sıvı 5.5 mL steril %0.85'lik NaCl'e eklenir. Her bir dilüsyondan 0.1 mL BAP ya da CHOC ve EMB/MAC'a ekilir. Plaklar ıo, 103 , 104 olarak adlandırılır. İnokülasyonlar istenirse anaerop BAP'a da ekilir. 35°C'de %5 COı'de 1824 saat inkübe edilir. Anaeroplar için anaerobik atmosfer kullanılır.
b. Sürüntüler: Alınan sürüntü 5 mL ringer solüsyonuna konur, vortekslenir ve pamuklu silgiçteki materyal çıkartılır. On kat dilüsyon dokudaki gibi %0.85'lik serum fizyolojiğe yapılır.
5. Gram boyama: Doku homojenatının 0.01 ml/si 1 x 1 cm olacak şekilde lama yayılır. Kuruduktan sonra metanolle sabitlenir ve Gram'la boyanır. On alan xl 00 immersiyon objektifinde incelenir. Örneğin 1 g dokusunda en az 10 mikroorganizma varsa Gram boyalı preparatta görülebilir.
6. Kültür sonuçlarının değerlendirilmesi: Plakta 30300 koloni arasında değerlendirme yapılır. Formüle göre gram başına CFU saptanır. Koloni sayısı x Homojenat dilüsyonu x Plak dilüsyonu/doku (gram) Hesaplanan koloni sayısı> 10 CFUlg ise mikroorganizmanın identifikasyonu ve antibiyotik duyarlılık testleri yapılmalıdır.
Mikroorganizma sayısı < 10 CFUlg ise hastalığa ve izolata göre hareket edilir. Dokudan izole edilen 10 CFUlg sayısındaki bakteri, sürüntü örneğindeki 10 CFUlmL sayısına eşdeğerdir. Örneklerin kültürünün yanı sıra diğer serolojik çalışmalar ve deri biyopsi örneklerindeki antijenleri saptayan immünfloresan antikor teknikleri de tanıda kullanılır.