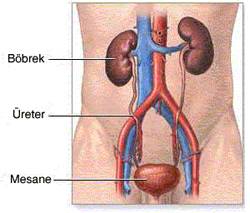
kronik böbrek yetmezliğinde beslenme
Kronik Böbrek Yetmezliği : Atımı böbreklerle olan eksojen kaynaklı metabolitlerln ve endojen doku yıkımı sonucu oluşan bazı atıkların, vücutta birikmesi ile ortaya çıkan klinik bir tablodur. Tüm yaş guruplarını etkileyen bir hastalık topluluğudur. İlk kez 1800‘lerde Bright’ın tanımladığı; ödem, hematüri ve proteinüri üçlüsüyle başvuran ve ölümle sonuçlanan olguların görülmesiyle dikkati çekmiştir. Kronik renal yetmezliğin görülme sıklığı ABD'de her yıl bir milyon nüfusa 160 kişidir. Türk Nefroloji Derneği verilerine göre ülkemizde kronik böbrek yetmezliğinin görülme sıklığı milyonda 178 olarak açıklanmıştır.
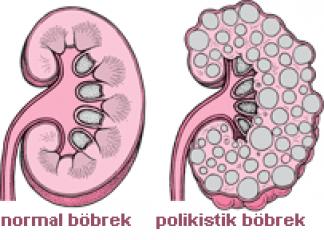
Kronik böbrek yetmezliğine bağlı olarak dializ veya renal transplantasyon ile tedavi gören hasta sayısı, 1997 sonu kaynaklarına dayanarak, yalnız ABD'de 130.000'den fazladır.Etioloji. Son dönem böbrek yetmezliğine götüren renal hastalıklar sıralamasında diabet (%34,2), hipertansiyon (%29,4), glomerülonefrit (%14,2), ön sırada yer alır. Malign nefroskleroz (%6), poliklstik böbrek hastalığı (%5) gibi primer; lupus, taş, üriner obstrüksiyon, vesikoüreteral reflux'e bağlı hidronefroz gibi sekonder hastalıklar İse değişik oranda (%23) sorumlu tutulmaktadır.
Çocukta ise glomerülonefrit başı çeker (%37,6).Semptomlar ve Fizik Bulgular. Üremik hastaların çoğu iştahsızlıktan yakınır. Genel yorgunluk, halsizlik, kaşıntı, unutkanlık, libido azalması, bulantı, kusma ve davranış değişikliği gibi belirtiler diğer yakınma nedenleri arasındadır. Çocukların yaşıtlarına göre daha çelimsiz ve küçük kalması, yakınlarının dikkatini çekecek kadar belirgindir.Erişkinde zayıflık, çocukta ise gelişme geriliği ön plandadır. Deri kuru ve kirli sarı renktedir. Sürekli kaşıntıdan ötürü tırnak izleri vardır.
Nabız taşikardik, solunum sayısı hızlıdır. Hastanın nefesi amonyak kokar. Kan basıncı yüksek bulunur. Bozulmuş mentalite ve periferal nöropatiye uyan bulgular saptanır. Palpasyonda ele gelen iki taraflı büyük böbrek, polikistik hastalığı düşündürür Göz muayenesinde hipertansif veya diabetik retino- patiye uyan değişiklikler dikkati çeker.Laboratuvar Bulguları. Anemi, kronik renal yetmezlikli hastaların hepsinde değişmez kural gibidir. Polikistik böbrek hastalarında hematokrit normal sınırlarda olabilir.
Trombositlerdeki bozukluk veya tromboasteni kanama zamanının uzamasıyla karakterizedir. Üremik hastaların iştahı azalmıştır ve kalsiyum alımları düşüktür. Bu yüzden serum fosfat düzeyinde artış, kalsiyumda ise azalma saptanır. Ayrıca böbreklerde, D2 vitamininin aktif D3 vitaminine dönüşümü azaldığından, D vitamini aktivitesi de düşük çıkar Fosfat klirensinin düşmesine bağlı olarak hiperfosfatemi gelişir. Bütün bu değişiklikler osteomalasi ve osteitis fibroza sistika benzeri iskelet bozukluğuyla birlikte olan sekonder hiperparatiroidizme neden olur. Azalmış renal atımdan dolayı ürik asid düzeyi yükselir. Glomerüler filtrasyon oranı 30 ml/dak'nın altına düşmedikçe serum elektrolitlerinde değişiklik olmaz. Glomerüler filtrasyon bu değerin üstünde olsa bile interstisyel renal hastalıkta, gut nefropatisinde ve diabetik nefropatide hiperkloremik metabolik asidoz ve hiperpotasemi gelişebilir.
Bu durumda asidoz ve hiperpotasemi, renal yetmezliğin derecesiyle ilgili değil, aldosteron salgılanmasında^ azalmaya bağlıdır. Kanın tampon depolarının gittikçe azalmasına ek olarak, titre edilebilen asidlerin de vücutta birikmesi ve serum bikarbonatın düşmesi sonucu hiperventilasyonla karakterize, kompanse respiratuvar asidoz gelişir. Glomerüler filtrasyon dakikada 5 mİ.'den daha aşağıya düştüğünde hiperpotasemi ortaya çıkar.Günlük idrar miktarı, renal hastalığın tipine ve evresine göre değişir.
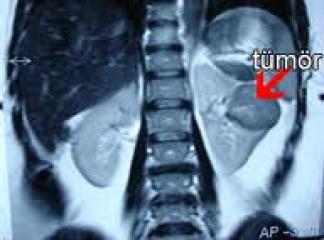
Obstrüksiyon veya reflux'e bağlı börek yetmezliğinde, hastaların idrarında bol lökosit ve bakteri bulunması enfeksiyonu gösterir.Görüntüleme Bulguları. Direkt üriner sistem radyografisinde yumuşak dokulardaki kalsiyum birikmesi ve küçülmüş böbrek gölgeleri dikkati çeker. Kemiklerde gelişme geriliği, osteomalasi veya osteitis fibroza bulguları görülür. İntravenöz ürografide renal hipoplazi, polikistik böbrek veya hidronefroza uyan değişiklikler görüntülenir. Serum kreatinin 3 mg./dl. veya daha yüksekse infüzyon nefrotomografi gerekli olabilir.
Ultrasonografi, böbreklerin büyüklüğünü ve yerleşimini görüntüler. Kortikal kalınlığın ve doku ekojenitesinin tam olarak saptanmasına ek olarak, biopsi sırasında böbreğin lokalize edilmesine de yardımcı olur. Böbrekler normal büyüklükteyse renal biopsinin tanı koydurucu değeri vardır. Alınan doku parçası ışık mikroskobu, immunofloresan ve elektron mikroskopu ile incelenerek kronik renal yetmezliğin tipi belgelenir.Tedavi. Kronik böbrek yetmezliğinin tedavisi konservatif önlemler, peritoneal dializ veya hemodializ ve böbrek transplantasyonundan oluşur. Günlük yiyeceklerle alınan protein 0.5 gr./kg. hesabıyla, fosfor ve potasyumu kısıtlamanın yanı sıra, tuzun da dengeli şekilde alınması sağlanır.
Asidoz gelişecek olursa intravenöz bikarbonat yararlı olur. Transfüzyonda taze kan kullanılır.KRONİK PERİTONEAL DİALİZ, biriken metabolizma atıklarının periton yüzeyi ile eliminasyonu ana ilkesine dayanır. Glomerül yumağının toplam genişliği erişkinde 1.8 m2'yi bulurken, peritonun kapladığı alan 2.2 m2,dir. Bu fiziksel özellikten yararlanılarak, kanın periton yüzeyiyle temizlenme yoluna gitme düşüncesi oldukça eskidir. Hemodializle karşılaştırıldığında peritoneal dializ, kreatinin ve üre gibi küçük molekülleri, B12 vitamini benzeri büyük moleküllere oranla daha az temizler, intermittant olarak haftada üç kez veya ambulatuvar kronik periton dializi şeklinde de uygulanabilir.
Hastaların yalnız %30'u, bu tedavi yöntemi için gerekli olan medikal ve eğitsel gereksinimleri karşılayabilecek düzeydedir.Mesane boşaltıldıktan sonra göbekle pubis arasında 1/3 yukarıdan ve orta çizgiden karın boşluğuna girilir. Kateterin ucu Douglas aralığına kadar rahatça inmelidir (Resim 1-31). Bu amaç için geliştirilmiş yumuşak kateterler tekrar tekrar kullanılabilir. Her seferinde 1-2 litre dializ sıvısı karın boşluğuna doldurulup yarım saat sonra boşaltarak, işlem günde 3-5 kez yinelenerek sürdürülür. Sistem, bileşik kaplar ilkesine göre çalıştığındaniçinde hava kalmamasına özen gösterilmelidir. Isı kaybını önlemek için de içeriye verilen sıvı 36°C'de olmalıdır. Peritoneal dializin en önemli sakıncası, enfeksiyon ve peritonit olasılığı, günümüzde oldukça azalmıştır.KRONİK HEMODİALİZ, hasta kanının yarı geçirgen dializ memb- ranlarından geçirilerek temizlenme işlemidir.
Vasküler sisteme, özel şantlar, arteriovenöz fistül ve greftler aracılığıyla ulaşılır Tedavi aralıklı olarak ve haftada 3 kez 3-5 saat süreyle uygulanır. Hemodializ hastane dışında evde de yapılabilir. Her iki dializ yönteminde de kemik bozuklukları, inatçı anemi ve psikolojik olaylar sorun yaratabilir. Aterosklerozis ile bağlantılı gelişmeler uzun süreli tedavi sırasında görülür.İlaca dirençli hipertansiyon, vesikoüreteral reflux, tekrarlayan kanama ve ağrı ile birlikte olan polikistik böbrek dışında, kronik dializ tedavisi gören renal yetmez- likli hastalarda bilateral nef- rektomi yapılmaz. Çünkü bu olgularda kan transfüzyon gereksiniminin yanı sıra, işleme bağlı morbidité ve mortalité riski de yüksektir. Sürekli dializ tedavisi başladıktan sonra yıllık mortalité oranı %8-10 arasında değişmektedir. Bunların ötesinde dializ hastasının sağlık gideri oldukça yüksektir.
Medikal, psikolojik, sosyal ve parasal sorunlara karşın, hastaların çoğu dializ tedavisinde iken üretken bir yaşam sürdürebilirler. Hemodializ tedavisinin belki de en çağdaş yanı, hastayı sürekli yatağa bağlamaksızın tedavi olanağı sağlamasıdır.
RENAL TRANSPLANTASYON, son dönem böbrek yetmezliğinin tedavi yöntemlerinden biridir. Her yıl dünyada 600 transplantasyon merkezinde 25.000 alıcıya primer böbrek transplantasyonu yapılmaktadır. Ülkemizde ise 1998 yıl sonuna kadar 19 merkezde toplam 3.954 böbrek transplantasyonu gerçekleştirilmiştir (%79,3 canlıdan, %20,7 kadavradan). Genetik tipleme ve immunosupresyon tekniğinin geliştirilmesinden sonra renal transplantasyon, sürekli hemodialize karşı bir seçenek olmuştur. Takılan böbreğin fonksiyone etme süresi, özellikle kadavra transplantasyonunda, immunosupresif siklos- porin'in kullanıma girmesiyle önemli ölçüde uzamıştır.
Primer oksalozise bağlı kronik yetmezliği olan veya aktif enfeksiyonu bulunan hastaların dışında, juvenil diabetes mellitus ve lupus eritomatozis gibi hastalığı olanlara bile transplantasyon yapılabilir.Transplantasyon yapılan hastaların yaklaşık %90'ında kendi böbrekleri yerinde bırakılmaktadır. Medikal tedavi veya dializ ile kontrol altına alınamayan hipertansiyon ve polikistik böbreğin boyutları bilateral nefrektomi endikasyonu değildir. Ancak belirgin hidronefroz ve vesikoüreteral reflux veya üreter anomalisi olanlarda nefroüreterektomi yapılabilir.
Canlı verici bulmakta çekilen güçlük, ölüden de organ alınabileceği görüşünü gündeme getirmiştir. Yenidoğandan ve ellibeş yaşının üstündeki- lerden genelde organ alınmaz. Kadavra transplantasyonunda belkide en uygun vericiler, on aylıktan daha büyük çocuklardır. Çünkü takılan çocuk böbreğinde kısa sürede kompansatris hipertrofi olmakta ve hızla büyüyüpgelişmektedir. Ayrıca yaygın karın içi sepsis, hipertansiyon, diabetes mellitus, lupus erito- matozsis gibi renal tutulum riski taşıyan hastalıklar ve bazı beyin tümörleri dışındaki tüm tümör öyküsü olan hastalar da transplantasyon için verici olamazlar.Kadavra veya canlıdan yapılan nefrekto- mide üreterin kanlanmasını bozmadan çıkarmak önemli konudur. Üreterin damarları adventisya içinde yer aldığından, çevresinde yeterli doku ile birlikte çıkartılır
Nefrektomi sırasında pediküle traksiyon uygulamaktan kaçınmalı ve iyi kanlandığından emin olmak için böbrek, sık sık yoklanmalıdır. Bu sırada bölünmüş dozlarda mannitol verilerek perfüzyon sağlanır. Damarları kesilmeden önce böbreğin yeterince sert olması ve üreterden idrar geldiğinin görülmesi de önemlidir. Kadavradan alınan böbrek, takılana değin soğukta (hipotermı) veya pulsatil perfüzyonla saklanabilir. Basit hipotermik korumada, renal arterden yapılan soğuk yıkamaya ek olarak böbrek, buz parçaları içinde tutulur. Sürekli pulsatil perfüzyon ise, bu amaç için hazırlanmış bir al- bümin solüsyonu ile yapılır. Böylece böbrek uzun süre korunmuş olur.Teknik açıdan renal transplantasyon, zor cerrahi bir işlem değildir. Vasküler anastomozların ve üriner sistem sürekliliğinin sağlanması yeterlidir. Bunun için erişkinde abdominal alt oblik keşi ile girilir.
Genelde vericinin sağ böbreği alıcının sol iliak boşluğuna, sol böbrekise sağ tarafa yerleştirilir. Böbrek veni eksternal iliak vene uç-yan, internal iliak arter (hipogastrik) renal arterle uçuca ağızlaştırılır. iliak arter, aterosklerotik değişikliklerden ötürü anastomoza uygun değilse ana iliak artere uç-yan şekilde de birleştirilebilir. Küçük çocukta böbrek damarları doğrudan doğruya vena kavaya ve aorta a- nastomoze edilebilir. Üreter, değişik üreteroneosistostomi yöntemlerinden birisi ile mesaneye ağızlaştırılır. İmmunosupresif tedaviye bağlı iyileşmenin gecikmesi, bir hafta süreyle, mesane kateterizas- yonu gerektirebilir. Böylece üreteroneosistostomiden idrar kaçağı önlenmiş olur.
Transplantasyon sonrası gelişebilecek başlıca sorun, benimsememe olayıdır (rejection). Takılan böbreği vücudun benimsememesi genel olarak hiperakut, akut veya kronik şekilde gelişir. Hiperakut atılma, verici böbreği ile etkileşime giren ve dolaşımda daha önceden bulunan sitotoksik antikorları olan hastada görülür. Vasküler anastomozun açılmasının ardından böbrek, normal görülmesine karşın rengi hızla koyulaşır ve kısa sürede ölü bir organa dönüşür. Bu durumda tek seçenek nefrektomidir. Akut atılma, transplantasyondan sonraki birkaç ay içinde, hücresel tipte bir olay olarak gelişir.
Genellikle ateş, oligüri, kilo alma, greft duyarlığı, hipertansiyon ve böbrek fonksiyonlarının bozulması ile paralel olarak kan kimyasal değerlerinde değişme ile ortaya çıkar. Akut rejeksiyonu siklosporin nefrotoksisitesinden ayırmada renal ultrasonografi oldukça yaralıdır. Kronik rejeksiyon proteinüri ve hipertansiyon ile birlikte böbrek fonksiyonlarının yavaş yavaş bozulması ile karakterize bir tablodur.
Çoğunlukla standart kortikosteroid tedavisine dirençlidir.Konvansiyonel immunosupresif tedavi, prednizon ve bir antimetabolit olan azathioprine (Immuran) gibi temel ilaçların belirli bir kombinasyonda kullanımına dayanır. Bunun yanında kadavra transplantasyonunda yeni bir immunosupresif ajan olan siklosporin ile yüzgüldürücü sonuçlar elde edilmiştir. Yeni ilacın en önemli yan etkisi nefrotoksik olmasıdır. Bu durum özellikle akut tübüler nekroz ile birlikte geliştiğinde belirgindir. Renal transplantasyon sonrası ürolojik, vasküler, enfeksiyöz ve immunosupresif tedaviye bağlı komplikasyonlar gelişebilir.
Mesane üreter anastomozunda kaçak, darlık ve reflux olasılığı oldukça düşüktür. Renal arter stenozu insidansı %1'den azdır. Gerektiğinde cerrahi girişimle onarılabilir. Seçilmiş olgularda translüminal anjioplasti denenebilir. Yara enfeksiyonu seyrektir. Lenfatik akımın bozulmasına bağlı lenfosel oluşması, önemli sorun yaratmaz; çok ender drenajı gerekebilir, immunsupresyona bağlı sekonder enfeksiyon ve sepsis, düşük doz immunosupresif tedavi ile kontrol altında tutulabilir. Düşük doz immunosupresif tedavi uygulamaya başlandıktan sonra mortalité oranı canlı akraba transplantasyonları için bir yılda %2, iki yılda %3 ve kadavra transplantasyonlarında ise %5'e kadar düşürülmüştür.Klasik immunosupresif tedavi ile kadavra böbreğinin fonksiyone etme oranı ilk yıl için %60, ikinci yılda %55 olarak bulunmuştur. Siklosporin'in tedaviye girmesinden sonra kadavra böbreğinin yaşama oranı bir yıl için %85, iki yıl için ise %80 gibi yüksek değere ulaşmıştır.