Şeker Hastalığı (diyabet) Genel
ABD Ulusal Sağlık Enstitüsü'ne bağlı The National Diabetes Data Group diyabeti teşhis etmede aşağıdaki kriterleri tavsiye etmektedir:
Açlık şekeri: En az iki ayrı durumda serum glikoz (kan şekeri) konsantrasyonunun 140 mg/dl'ye eşit ya da bundan yüksek olması.
75 g glikozun ağız yoluyla alımından sonra: Yutulduktan sonraki iki saatte ve bu test sırasındaki en az bir başka örnekte serum glikoz konsantrasyonun 200 mg/dl'ye eşit ya da bundan yüksek olması.
Susuzluğun artması, sık sık acıkma ve idrara çıkma gibi klasik belirtiler.
Diyabet, açlık kan şekeri (glikoz) değerlerinin yükselmesiyle karakterize olan, karbonhidrat, yağ ve protein metabolizmasındaki kronik bozukluktur.Diyabette kalp krizi, felç, sinirsel fonksiyonların kaybı ve böbrek hastalıklarına yakalanma riski oldukça yüksektir. Pankreas yeteri kadar insülin salgılamayınca ya da vücut hücreleri insüline dirençli hale gelince ortaya çıkabilir. Böylece kan şekeri hücrelerin içine giremez ve ciddi komplikasyonlara yol açabilir.
Diyabetin klasik belirtileri sık sık idrara çıkma, aşın susama ve iştahın artmasıdır. Bu belirtiler çok ciddi olmadığı için, birçok diyabet hastası tıbbi yardım almaya gerek görmez. Açıkçası, diyabet hastası on milyon Amerikalının yarısından azı hastalığının bilincindedir ya da şimdiye dek doktora danışmıştır.
TARİHÇE
Diabetes mellitus eski Hintli doktorlar tarafından 3000 yıl önce bilinmekteydi. Klinik özelikleri ve etkili mücadele yöntemleriAyurveda metinlerinde detaylı bir şekilde tartışılmıştı.Ayurveda'da bazı insanların idrarının tatlı olduğu için böcekleri ve sinekleri çektiği belirtilmiştir. Eski Hint bilgini Sushruta M.Ö.1000 yılında diyabeti tanımladı.
Diyabet, vücudun yiyecekleri enerjiye dönüştürmeye yetecek kadar insülin üretemediği veya insülini yeterince kullanamadığı bir hastalıktır. Diabetes mellitus terimi Yunanca diabainess, "geçmek"ve Latince mellitus "balla tatlandırılmış" kelimelerinden gelir.
Sınıflandırma:
Diyabet (Şeker Hastalığı) iki ana sınıfa ayrılır: Tip I ve Tip II.İnsüline bağımlı diyabet olan Tip I (IDDM) daha çok çocuklarda ve ergenlerde görülür, insüline bağımlı olmayan diyabet ise (NIDDM) genellikle kırk yaşından sonra ortaya çıkar.
İnsüline Bağımlı Diyabet
İnsüline bağımlı diyabet (Şeker Hastalığı), pankreasın insülin hormonu üreten beta hücrelerinin tamamen yıkıma uğramasıyla ilgili bir durumdur. (IDDM hastalan kan şekeri seviyesinin kontrolü için hayatları boyunca insüline ihtiyaç duyarlar.) Tip I diyabet hastaları günlük kan şekeri düzeylerini nasıl dengeleyeceklerini öğrenmek ve düzenli kan şekeri test sonuçlarına göre insülin tipini ve gereken dozu değiştirmek zorundadırlar. Diyabet hastalarının yüzde onu bu Tip I'e girer.
Tip I diyabetin sebebi tam bilinmemesine rağmen günümüzdeki teori, hastalığın insülin üreten beta hücrelerinin gördüğü hasar ve dokuların yenilenme yetisindeki bazı bozulmalara eşlik eden zarardan kaynaklandığını ileri sürer. Tip I diyabette, vücudun bağışıklık sistemi gözle görülür biçimde pankreasa karşı saldırmaya başlar. Diyabet hastası olmayanların yüzde bir buçuk ila yüzde ikisinde, buna oranla Tip I diyabetin her durumda yüzde yetmiş beşinde beta hücrelerini tahrip eden antikorlar mevcuttur.
Beta hücrelerine karşı oluşan antikorlar diğer mekanizmalara bağlı (kimyasal, serbest radikal, viral, besin allerjisi vb.) hücre yıkımına karşılık olarak ortaya çıkmış olabilirler. Öyle ki sağlıklı kişiler bu derece ciddi antikor reaksiyonu göstermezler ya da böyle bir durum gerçekleştiğinde hasarı daha kolay onarırlar.
İnsüline Bağımlı Olmayan Diyabet
Diyabet (Şeker Hastalığı) hastalarının yüzde doksanı Tip H'ye girer. İnsülin düzeyleri tipik olarak yükselmiştir. Bu da vücuttaki hücrelerin insüline karşı duyarlılığını kaybettiğini gösterir. (İnsülin duyarlılığını kaybetmede en büyük katkısı olan faktör obezitedir ki Tip II diyabet hastalarının yaklaşık yüzde doksanı obezdir.)Bu hastalarda çoğu zaman normal kan şekeri düzeyinin düzelmesi, ideal vücut ağırlığına ulaşmakla alakalıdır.
Tip II diyabetin tedavisinde diyet çok önemlidir ve ilaca başlanmadan önce titizlikle uygulanmalıdır. Birçok durumda Tip II diyabet sadece diyetle kontrol altına alınabilir.Diyet tedavisinin yüksek başarısına rağmen doktorlar bunun yerine sık sık ilaç ve insülini kullanırlar.
Diyabetin Diğer Tipleri:
1 Sekonder diyabet (pankreas hastalıkları, hormon bozuklukları, ilaçlar ve malnütrisyon gibi belli durum ve belirtilerin sonrasında oluşan diyabet çeşidi)
Hamileliğe bağlı diyabet (hamilelik sırasında oluşan glikoz intoleransı)
Bozulmuş glikoz toleransı (diyabet öncesi, kimyasal, gizli, sınırda, subklinik ve belirti göstermeyen diyabet); bozulmuş glikoz toleransı olan kişiler, kan glikoz düzeyleri ve glikoz tolerans testi (GTT) sonuçları normalle anormalin arasında olan hastalardır.
Ayrıca birçok pratisyen reaktif hipogliseminin diyabet öncesi bir durum olduğunu düşünmektedir.
Görülme Sıklığı ve Epidemiyoloji
Dünyada tahmini 140 milyon insan diyabet hastasıdır ve tahminler, bu rakamın, 2025 yılı itibariyle 300 milyona ulaşacağını ileri sürmektedir. Daha da şaşırtıcı olan şey bu insanların üçte birinin hasta olduklarını bilmemeleridir.Nüfus araştırmaları diyabetin beslenme ve hayat tarzıyla bağlantılı olduğunu göstermiştir. İnsanların daha "primitif' bir beslenmeyi benimsediği yerlerde diyabete fazla rastlanmaz.Yerlilerin yerel besinleri, yüksek derecede işlem görmüş "ticari besinlere" doğru kaydırıldığı zaman diyabet oranı artmış, sonunda da Batı toplumlarında görülen oranlarla aynı seviyelere çıkmıştır.
Hipoglisemi-Diyabet İlişkisi
Kan şekeri problemleri sözde "Batı diyeti" ile yakından alakalıdır.Bu diyet, rafine şeker, yağ ve hayvansal ürünler açısından zengin ve lifli besinlerden yoksundur. Rafine karbonhidratların diyabet ve reaktif hipoglisemiye (aynı zamanda obeziteye) katkıda bulunan en önemli unsurlar arasında olduğu herkes tarafından geniş ölçüde kabul edilmiştir. Rafine şekerler kanda hızla emilerek kan şekerinde hızlı yükselmeye yol açarlar. Vücut buna pankreasın insülin salgılamasını büyük ölçüde artırarak karşılık verir.İnsülinin aşırı salgılanması kan şekerini düşürür ve hipoglisemi belirtilerinin görülmesine yol açar.
Kan glikoz düzeylerindeki hızlı düşüşe karşılık olarak, böbreküstü bezi epinefrin (adrenalin) salgılar, bu da kan glikoz düzeyinin hızla yükselmesine sebep olur. Zamanla, böbreküstü bezi, tekrarlayan bu baskıdan yorulur ve yeterli karşılığı veremez. Bu eksik karşılık reaktif hipoglisemiyi doğurur. Eğer kan şekeri kontrol mekanizması daha fazla baskı görecek olursa vücut sonunda ya insüline duyarsız hale gelecek ya da pankreas yorulacak ve reaktif hipoglisemi de diyabete dönüşecektir.
DİYABETİN TEŞHİSİ
Açlık Kan Şekeri Düzeyi
Diyabeti teşhis etmedeki standart metot, kan glikoz düzeylerinin ölçümünü kapsar. Normal açlık şekeri (kan glikoz düzeyi) 70 ila 105mg/dl. arasındadır. Açlık kan şekeri ölçümünün iki ayrı durumda 140 mg/dl'den yüksek çıkması diyabeti teşhis eder. 50 mg/dl'nin altı ise açlık hipoglisemisini gösterir.
Glikoz Tolerans Testi
Kan şekeri kontrolünün daha fonksiyonel testi, oral glikoz tolerans testidir (GTT). GTT diyabet için çok hassas bir testtir. Ancak hasta için çok streslidir ve kesinliği daha düşüktür. ABD Ulusal Diyabet Veri Grubu (The National Diabetes Data Group) yetişkinler için 300 ml su içinde çözülmüş 75 g dozdaki glikozun (çocuklarda her 1 kg vücut ağırlığı için 1.75 g) açken verilmesini öneriyorlar. Hastaların testten önceki üç gün boyunca günde en az 150 g karbonhidrat tüketmeleri gerekiyor. İki saatlik glikoz seviyesi 140 mg/dl'nin altındaysa ve hiçbir değer 200 mg/dl'yi aşmıyorsa hastalar normal kabul ediliyorlar. Diyabetin teşhisi için hem ikinci saatteki hem de başlangıçla ikinci saat arası bir zamandaki ölçümlerin 200 mg/dl'nin üzerinde olması gerekiyor. Glikoz toleransını bozan ilaçlar (diüretik, glukokortikoid, ni kotinik asit ve fenitoin) sonuçları geçersiz kılabiliyor.
Glikoz-İnsülin Tolerans Testi
Kan şekeri bozukluklarını teşhis etmede sadece kan şekeri seviyelerine güvenmek ge nellikle yeterli olmaz. Yapılan çok sayıdaki araştırmaya göre glikoz-insülin tolerans testi (G-ITT), hem hipoglisemi hem de diyabetin teşhisinde standart GTT testinden daha hassastır.
G-ITT testinde standart altı saatlik glikoz tolerans testine insülin seviyelerinin ölçümleri de dahil edilir. G-ITT kusurlu şeker metabolizmasının teşhisindeki en iyi belirleyicilerden birisidir. Hipoglisemi ya da diyabet şüphesi bulunup glikoz test sonuçlan normal çıkan hastaların üçte ikisi, insülin toleransı testinde anormal sonuçlar vermiştir. Bu testin dezavantajı pahalı olmasıdır. Örneğin ABD de standart GTT otuz dolardan azken, bu test iki yüz dolar civarındadır. Yüksek fiyatına rağmen, G-ITT ve teşhis için gerekli diğer testler genellikle yeterlidir.
Diyabetin Nedenleri
Diyabetten şüphelenmek için genetik faktörler önemli gibi görünse de, hastalığı tetiklemek için gerekli etmenler çevreseldir. Bunların çoğu tanımlanmıştır. Rafine ve liften arındırılmış karbonhidrat açısından yüksek diyetlerin, genetik açıdan şüpheli kişilerde diyabeti tetiklediği, yüksek lifli ve kompleks karbonhidrat açısından zengin besinlerin ise diyabete karşı koruyucu olduğu bilinmektedir.
Obezite diğer bir çevresel etmendir. Çünkü insüline bağımlı olmayan diyabet hastala rının yüzde doksanı obezdir. Sağlıklı kişilerde bile belirli bir kilo artışı, karbonhidrat intoleransı, daha yüksek insülin seviyeleri ile yağ ve kas dokusunda insülin duyarsızlığına yol açar. NIDDM gelişiminin altta yatan nedenin insülin duyarlılığı gelişerek ilerlemesi (ileride detaylı olarak işlenecektir) olduğu sanılmaktadır. Sadece kilo kaybı bütün bu anormallikleri ortadan kaldırabilir ve diyabeti hafifletebilir veya tamamen iyileştirebilir.
İnsüline Bağımlı Diyabete Neden Olan Faktörler
İnsüline bağımlı şeker hastalığı genellikle insülin yetersizliğine bağlıdır. Kesin sebebi bilinmemesine rağmen, günümüzdeki teoriye göre insülin üreten beta hücrelerinin kalıtsal olarak bozulmaya yatkın olmasına eşlik eden, pankreasın yeni beta hücreleri üretmedeki eksikliğinden kaynaklandığı sanılmaktadır. Bu bozulmanın sebebi büyük ihtimalle serbest radikaller, viral enfeksiyon ve otoimmün reaksiyonlarıdır.
Füme veya tuzlanmış etler: Streptozotosin,hayvanlarda yapılan araştırmalarda kullanılan diyebeti indükleyen bir bileşiktir. Bunu beta hücrelerini tahrip ederek yapar. Yapı ve işlev olarak füme ya da tuzlanmış etlerde bulunan N-nitroso bileşiklerine benzer. Nitekim salam, sucuk, somon füme ve benzer ürünler açısından zengin diyetler, insüline bağımlı diyabet ile bağlantılıdır.Besinlerde ve çevremizde bulunan diğer birçok kimyasal, beta hücrelerinde yıkıma neden olur.Bu kimyasallar serbest radikaller (hücresel bileşiklere zarar veren reaktif moleküller) gibi hareket ederek pankreasa zarar verirler.
Viral enfeksiyon
Son zamanlardaki nüfus araştırmaları ve deneysel kanıtlar, viral enfeksiyonların insüline bağımlı diyabete neden olduğu varsayımını güçlendirmiştir.Hastalığın başlangıcının mevsimlere göre değişmesine bağlı olarak önce viral bir sebepten şüphe duyulmuştur (ekim-mart arası daha yüksek). Bu aylar boyunca kabakulak, hepatit, enfeksiyöz mononükleaz. konjenital kızamıkçık, Coxsackie virüs enfeksiyonlarım daha yaygındır. Virüsler, pankreatik beta hücrelerine bulaşarak antikor saldırısına neden olabilirler.
Otoimmünite Pankreatik beta hücrelerine karşı antikor geliştirmek (otoimmünite olarak bilinen işlem), özellikle belli genetik yapıdaki (HLAB8 genotipteki) kişilerde büyük olasılıkla en büyük nedendir. İnsüline bağımlı bütün diyabet hastalarının yüzde yetmiş beşinde pankreatik hücrelere karşı oluşan antikorlar mevcuttur. Bu oran sağlıklı kişilerde yüzde bir buçuk-iki oranındadır. Beta hücrelerine karşı oluşan bu antikorlar, büyük olasılıkla, diğer mekanizmalara bağlı (kimyasal, viral vb.) olarak normalde saklı kalan hücresel antijenlerin açığa çıkmasıyla hücre yıkımına karşılık olarak oluşur. Sağlıklı bireyler aşırı antikor tepkisi geliştirmezler veya hasar ortaya çıkınca daha kolay şekilde düzeltebilirler.
Son zamanlardaki çalışmalar, bebekken inek sütünde bulunan bir proteini almanın (bovin albumin peptid) otoimmün işlemini ve onu izleyen Tip I diyabeti tetiklediğini ispatlamıştır. Hayvanlar üzerinde yapılan araştırmalar ve laboratuvar sonuçları bu kaygıları doğrulasa da, insanları kapsayan çalışmalar çelişkili sonuçlar doğurmuştur.
Tıp litereratüründeki ciddi incelemeler ve konuyla ilgili alıntılar, erken dönemde inek sütü almanın, aslında sonradan ortaya çıkan Tip I diyabette önemli bir belirleyici unsur olduğunu ve riski bir buçuk kat artırdığını ortaya koymaktadır. Detaylı çalışmalarda birçok Tip I diyabet hastasında ilk üç aylık dönemde anne sütü alıp, dört aydan önce inek sütü ve katı yiyeceklere geçtiği görülmüştür. İnek sütündeki protein anne sütünde bulunur. Dolayısıyla ailesinde diyabet geçmişi bulunan bebeklere anne sütüyle beslenirken inek sütü verilmemesi tavsiye edilmektedir.
İnsüline Bağımlı Olmayan Diyabete Neden Olan Faktörler
İnsüline bağımlı olmayan diyabeti oluşturan faktörlerin başında insülin duyarsızlığı gelmektedir. İnsüline bağımlı olmayan tipik bir diyabet hastasının kan dolaşımındaki insülin seviyesi yüksektir. Yeteri kadar insülin vardır fakat işlevini yerine getiremez çünkü hücreler tepkisiz kalırlar. İnsülin duyarlılığını geliştiren yollar (beslenme değişiklikleri ve/veya kilo kaybı) genellikle insüline bağımlı olmayan diyabeti iyileştirir.
Obezite: İnsüline bağımlı olmayan diyabetin nedeni olarak birçok hastada asıl rolü obezite oynar.Daha önce belirtildiği gibi obezite, insülin duyarsızlığıyla, yağ oranıyla ve yağın dağılımıyla ilişkilidir.Kilo kaybı, özellikle vücut yağı yüzdesindeki azalma, diyabeti her yönden düzelttiği ve sonunda iyileştirdiği için insüline bağımlı olmayan diyabet hastalarının çoğunu tedavi etmede asıl amaçtır.
Beslenmede kullanılan yağ: Diyet yoluyla yağdan (özellikle doymuş yağdan) alınan kalori yüzdesinin, insüline bağımlı olmayan diyabet kadar, bozulmuş glikoz toleransının insüline bağımlı olmayan diyabete dönüşmesiyle de alakalı olduğu görülmüştür.Sonuçlara göre yüksek yağ ve düşük karbonhidrattan oluşan diyetler daha sonra insüline bağımlı olmayan diyabet geliştirme riskini ar tırmaktadır. İronik olarak bu tarz diyetler geçmişte diyabet hastalarının beslenmesinde kullanılmıştır.
Krom eksikliği: Bir eser mineral olan krom, hücrelerin insüline karşı olan duyarlılığında önemli rol oynar. Krom, glikoz tolerans faktörünün (GTF) kritik bir bileşeni olduğundan bütün insülin düzenleyici faaliyetler içinde kofaktör görevi görür. ABD de krom eksikliği çok yaygındır. Besinler yoluyla kromu takviye etmenin, özellikle insülin hareketini desteklediği; açlık şekerini, kolesterolü ve trigliserit düzeylerini düşürdüğü ve normal, yaşlı ve insüline bağımlı olmayan diyabet hastalarında insülin duyarlılığını artırarak HDL kolesterol seviyesini yükselttiği görülmüştür.Krom, aslında insüline bağımlı olmayan diyabet hastalığı için bir çare değildir.Başka bir deyişle krom insüline bağımlı olmayan diyabet için birçok durumda önemli
olmasına ve krom desteğiyle bu hastalığın hafifletilmesine rağmen bu faydalar sadece düşük krom seviyelerindeki insanlara yaralı olacaktır.
Doğum öncesi faktörler: Son zamanlardaki nüfusa dayalı araştırmalarda, annenin hamilelik sırasındaki beslenmesinin çocuğun gelecek hayatında her iki çeşit diyabete yakalanıp yakalanmayacağını belirlemede önemli rol oynadığı ispatlanmıştır. Berlin'de yapılan araştırmalar, düşük kaloriyle beslenilen savaş zamanı (1941-1948) ve sonrasında doğan yetişkinlerde, bu süreden daha önce ve daha sonra doğanlara kıyasla daha düşük oranda diyabet hastalığı görüldüğünü göstermiştir.Bu, önemsiz bir bağlantı değildir; elde edilen veri, diyabetin tekrarında yüzde elliden fazla bir düşüş göstermiştir! Buradan hamilelik sırasında aşırı yemenin, (kalorinin fazla tüketimi) doğmamış çocuğun ilerideki yaşamında diyabete yakalanma riskini artıracağı şeklinde bir sonuç çıkarılabilir.
Başka bir araştırma da kandaki glikoz seviyesinin sıkı bir şekilde kontrol edildiği dönemlerde çocukluk diyabetinin tekrarının önemli oranda azaldığını göstermektedir.Bu çalışmadaki veriler büyük oranda varsayımlara dayanmasına rağmen, annelerin kanşekeri seviyelerinin normalin üstüne çıkmasını engellediklerinde, çocukluk diyabetinin tekrar etme oranının yüzde elliden daha fazla oranda düştüğü görülmüştür.
Diyabet Hastasının Takibi
Diyabette, kan şeker seviyesi ile ortaya çıkan komplikasyonlar arasında güçlü bir ilişki olduğu açıktır. Özellikle kan şeker seviyeleri kronik şekilde yükseldiğinde, komplikasyon riski çok yüksektir. Diyabette komplikasyonun ortaya çıkma riskini azaltmak için, kan şekerini yükselmelere karşı dikkatli şekilde denetim altında tutmak önemlidir. Evde kullanılan glikoz ölçüm cihazlarının ulaşılabilirliği, kan şekeri seviyelerini denetlemeyi geçmişte olduğundan daha kolay bir hale getirmiş, bunun sonucu olarak diyabetin bakımında önemli bir gelişme sağlanmıştır.
Diğer bir önemli gelişme de kan şekeri seviyelerini uzun süre izlemeye imkan veren glikolize hemoglobin (HgbAlc) seviyesinin ölçümüdür. Glikoz moleküllerinin bağlı olduğu proteinlerin (glikolize peptidler) seviyeleri diyabet hastalarında birkaç kat yükselmiştir. Normal olarak yüzde beş ila yedi arasında hemoglobin, glikozla birleşmiştir. Kan şekerindeki hafif yükselmeler HgbA1c konsantrasyonlarında yüzde sekiz ila on arası bir yükselmeye neden olurken, ciddi yükselmeler bu konsantrasyonlarda yüzde yirmiye varan artışlara sebep olmaktadır.
Alyuvarların ömrü yaklaşık 120 gün kadar dır. HgbAıc ölçümü, kandaki glikozun önceki iki ila dört ay arası süredeki ortalama değerlerini gösterir. HgbAlc'nin belirlenmesi bazı durumlarda diyabetin teşhisi için de kullanılabilir. Diyabetin teşhisinde oral glikoz tolerans testi HgbAjc analizinden daha hassas olmasına rağmen, hasta için oldukça streslidir. Yükselmiş HgbAj c seviyesi hemen hemen her zaman diyabetin belirtisi olduğu için, birçok doktor hastayı, özellikle hamileleri GTT testinin stresine maruz bırakmaktansa basit şekilde HgbAlc seviyesini ölçerler.
Genel olarak glikolize hemoglobin (ve mümkünse diğer glikolize proteinlerin) ölçümü, diyabet kontrolü ve komplikasyonların önlenmesinde önemli ve yararlı bir testtir.Biz az takip edilen diyabet hastalarında her üç ayda bir, ciddi takip edilen hastalarda ise her yıl periyodik ölçümlerin yapılmasını tavsiye ediyoruz.
Şeker Hastalığı Geleneksel İlaç Tedavisi
İnsüline Bağımlı Diyabet
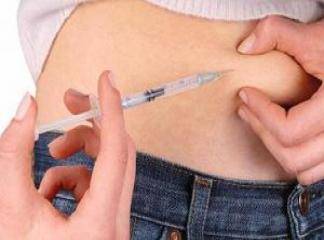
Tip I diyabette kesinlikle insüline ihtiyaç vardır. İnsülin ilaçları 1922 yılından beri kullanılmaktadır. İnsülin ağız yoluyla emilemediği için enjekte edilmelidir. İnsülin preparatları her mililitrede 100 ünite (U-100) ya da 500 ünite (U-500) olarak hazırlanır fakat ana mad-desi (dana, domuz ya da sentetik insan insülini), eti süresi (hızlı, orta, uzun süreli) ve çözünürlük (kristalize ya da çözülebilir) değişiklik gösterir. Sentetik insan insülini ana madde olarak daha fazla tercih edilmektedir.
Geleneksel ilaç tedavisi kristalize insülinin (genellikle hızlı ve orta süreli etki eden insülin karışımı) günde bir ya da iki kez uygulanmasını kapsar. Bu metodun yerini, insülinin artan şekilde karmaşık ve kompleks bir rutin içinde verildiği yoğunlaştırılmış insülin tedavisi almıştır. Artan kanıtlar, yoğunlaştırılmış insülin tedavisinin, diyabetin kronik komplikasyonlar geliştirmesini büyük ölçüde azalttığını göstermiştir, (bkz. Bu bölümde Diyabetin Komplikasyonları)23 Yoğunlaştırılmış insülin tedavisi, sağlıklı pankreasın ürettiği plazma insülin seviyelerindeki devamlı değişime mümkün olduğu kadar yakın bir şekilde benzetilerek düzenlenmiştir.
Yoğunlaştırılmış insülin tedavisinde günde birkaç kez (üç ila beş arası) enjeksiyon yapılması ya da insülinin sürekli takviye edilmesi için insülin pompası kullanılması gereklidir. İnsülin pompası metodunda bir şırınga çözülebilir insülinle doldurulur. Tükenmez kalem görüntüsündeki bu şırınga içi boş elastik bir hortumla bir iğneye bağlanır ve bu iğne de karın kısmında bir yere saplanır. Bu ünite 24 saat takılı durmalıdır. Şırınganın ucu küçük bir pompayla durmaksızın yavaşça bastırılır ve çözülebilir insülinin sürekli olarak süzülmesi sağlanmış olur. Yemekten on beş dakika önce hasta eliyle pompayı bastırır ve insülin alımını sağlar.
Bizim fikrimize göre insülin pompası insülinin doğal seviyelerini sağlar ve günümüzdeki tekniklerin en iyisidir fakat dezavantajı yok değildir. Cihaz sürekli olarak takılı durmalıdır ve rahatsızlık verebilir; hasta kan şekeri seviyelerini yakından izlemeye hevesli olmalıdır; hipoglisemi riski daha yüksektir ve her doktor bu metoda fazla aşina değildir. Uygulanan insülin tedavisinin çeşidinden bağımsız olarak, diyabet hastasının gerekli bakımı uygun diyet ve yaşam tarzını kapsamalıdır, (bkz. Bu bölümde Diyet ve Egzersiz)
İnsüline Bağımlı Olmayan Diyabet
Tip II diyabetin beslenme yoluyla gerekli şekilde tedavi edilemediği durumlarda ek destek olarak ilaç ya da insülin verilebilir. Tip II diyabet hastalarının çoğu obezdir ve vücudun insüline karşı hücresel direncini kırmak için çok miktarda insülin salgılarlar. Fazladan salgılanan bu insülinin değeri yoktur.
Sağlıklı bireyler günde 31 ünite insülin salgılarken, obez Tip II diyabet hastalan 114 ünite salgılarlar. Bu, normal miktarın dört katıdır.Obez hastaların tersine zayıf Tip II diyabet hastalan günde 14 ünite, Tip I diyabet hastalan ise sadece 4 ünite insülin salgılarlar. Eğer bir diyabet hastası çok fazla insülin üretiyorsa aşağıdaki paragrafta verilen tavsiyelere uyarak insüline karşı duyarlılık artınlmalıdır.
Tip II diyabetin ilaç tedavisinde oral hipoglisemik etkenler kullanılır. Bu etkenler vücuttaki dokuların insüline karşı duyarlılığını artırırken pankreasın fazladan ürettiği insülini de dengeleyen sülfonilürelerdir. Bazı yaygın oral hipoglisemik etken örnekleri şunlardır:
Klorpropamid
Glipizid
Gliburid
Tolazamid
Tolbutamid
Grup olarak bu ilaçlar çok etkili değildir.Uygun dozda üç ay sürekli kullanımdan sonra Tip II diyabet hastaları içinde sadece yüzde altmışı bu ilaçları kullanarak kan şekeri seviyelerini kontrol edebilir hale gelmişlerdir.Dahası bu ilaçlar zamanla etkinliklerini kaybederler. Bu ilaçlar ilk kullanımdaki faydalı etkilerinden sonra, vakaların yüzde otuzunda pozitif etki yaratmada başarısız olurlar. Sülfonilürelerin uzun dönem kullanımla uygun denetlemeyi sağlamadaki başarılı oranları, en fazla yüzde yirmi ila otuz arasıdır.
Fazla işe yaramamasının yanı sıra bu ilaçların uzun dönemde zararlı yan etkileri vardır. Örneğin, University Group Diabetes Program (UGDP) tarafından yönetilen tolbutamidin uzun dönem yan etkileri hakkındaki ünlü bir çalışmada Tip II diyabeti sadece diyetle iyileştirmeye çalışan bir gruba oranla,tolbutamid kullananlardaki kalp krizi ve felce bağlı ölüm riskinin 1.5-2 kat daha fazla olduğu görülmüştür.
Sülfonilürenin asıl yan etkisi hipoglisemidir. Diğer olası yan etkileri alerjik deri reaksiyonları, baş ağrısı, yorgunluk, hazımsızlık,mide bulantısı ve kusma ile karaciğere zarar vermesidir. Yan etkilerinin yüksek risklerine bağlı olarak bu ilaçlar dikkatle kullanılmalıdır. Aşağıdaki durumlarda bu ilaçlar kullanılmamalıdır;
Enfeksiyon yaralanma ya da ameliyat sırasında
Uzun dönem kortikosteroid kullanımında
Sülfat ilaçlarına alerji durumunda
Hamilelik sırasında
Ek olarak oral hipoglisemikler yaşlılarda, alkoliklerde, başka ilaçlar kullananlarda ve böbrek ya da karaciğer bozukluğu olanlarda dikkatle kullanılmalıdır.
Diyabetin Komplikasyonları
Kandaki glikozun yükselmesine bağlı olarak diyabet birçok komplikasyona yol açabilir.Komplikasyon geliştirme olasılığı, akut ya da kronik kan şekeri seviyesinin kontrolünün bir yansımasıdır. Geniş kapsamlı araştırmalar göstermiştir ki iyi bir kan şekeri kontrolü komplikasyon geliştirme riskini önemli ölçüde azaltmıştır. Dolayısıyla daha önce anlatıldığı gibi kan şekerindeki (hiperglisemi) yükselmelerin derecesini kontrol ve takip etmek, büyük diyabetik komplikasyonların önlenmesinde çok önemlidir.Bu üzerinde ısrarla durulması gereken bir hedeftir.
Akut Komplikasyonlar
Diyabet hastaları üç büyük akut komplikasyona açıktırlar: hipoglisemi, diyabetik ketoasidoz (özellikle Tip I hastaları etkiler) ve nonketojenik hiperosmolar sendrom (özellikle Tip II hastaları etkiler)
Hipoglisemi
İnsülin ya da oral hipoglisemik ilaçlara bağlı hipoglisemi, Tip I'de Tip II den daha yaygındır çünkü Tip I hastalar insülin enjekte ederler. Çok fazla insülin almak, öğün atlamak ya da aşırı egzersiz hipoglisemiye neden olabilir. İnsülin dozlarının düzgün olarak belirlenmesi için doktor ile hasta arasında iyi bir bağın kurulması gereklidir.
Gün içindeki hipoglisemi genellikle aşağıdaki belirtilerle tanımlanabilir; terleme, sinirlilik, titreme ve açlık. Geceleri ise hipoglisemi hiçbir belirti göstermeyebilir ya da gece terlemeleri, kötü rüya ve sabah erken saatte baş ağrısı şeklinde tanımlanır.
Hipoglisemiye karşılık olarak kandaki şeker seviyelerini yükselten çok sayıdaki hormonun salgılanması artar; epinefrin, norepinefrin, büyüme hormonu ve kortizol. Sonuç olarak kan şekeri seviyeleri artar ve genellikle hiperglisemiye ulaşır. Bu durum yaygın olarak Somogyi etkisi olarak adlandırılır.
Diyabetik Ketoasidoz
Daha çok Tip I diyabet hastalarında ortaya çıkan diğer bir akut komplikasyon da diyabetik ketoasidozdur. İnsülin yoksunluğunun ketoasitlerin birikmesine neden olmasıyla oluşur. Eğer ileri dereceye varırsa, çok sayıda metabolik probleme ve hatta komaya yol açar. Ketoasidoz, acil tıbbi yardım gerektirdiği için kesin olarak tanımlanması çok önemlidir. Komadan önceki bir ya da daha fazla gün boyunca tuvalet ve su ihtiyacı artar, yorgunluk, mide bulantısı ve kusma baş gösterir. Diyabet hastaları evde idrar tahlili için kullanılan bantlarla keton seviyelerini (salgılanan ketoasitler) ölçebilirler.
Nonketojenik Hiperosmolar Sendrom
Yüzde elliden fazla ölüm oranıyla, nonketojenik hiperosmolar sendrom gerçek anlamda acil tıbbi yardım gerektirir. Vücudun susuz kalmasına bağlı aşırı dehidratasyonun ya da zatürree, yanık, felç, yeni geçirilmiş ameliyat gibi hızlandırıcı durumların veya fenitoin,diazoksit, glukokortikoidler, diüretikler gibi bazı ilaçların alımının sonucudur.
Sendrom sinsice başlayabilir ve günler hatta haftalar sürebilir. Belirtiler halsizlik, tuvalet ve su ihtiyacının artması ile susuz kalmanın daha kötü işaretleri olan kilo kaybı, derinin elastikiyetini kaybetmesi, kuru müköz zarlar, hızlı kalp atışı ve düşük kan basıncıdır.
Kronik Komplikasyonlar
Kısa dönemde akut komplikasyonlar daha ciddi olmasına rağmen, diyabetin uzun dönemli sonuçları ölümcüldür. Diyabetin uzun dönem komplikasyonlarından yedi tanesi burada işlenmiştir; ateroskleroz, diyabetik retinopati, diyabetik nöropati, diyabetik nefropati ve diyabetik ayak ülseridir. Diyabetin en çok görülen kronik komplikasyonlarının gelişmesinin ardında iki ana mekanizma bulunur: Glikolize proteinler ve hücrelerde sorbitol birikmesi.
Glikolize Proteinler ve Diyabete Bağlı Komplikasyonlar
Daha önce de anlatıldığı gibi (Diyabet Hastasının Takibi), glikolizasyon (glikozun proteinlere bağlanması) vücuttaki birçok proteinin yapı ve fonksiyonunda değişikliklere yol açar. Örneğin glikolize kolesterol taşıyan LDL molekülleri (diyabet hastalarında yüksek düzeyde bulunur) LDL reseptörlerine bağlanmaz ya da karaciğerin kolesterol üretimini durdurur. Diyabet hastalarında aşırı glikolizasyon, alyuvarların, göz merceğinin ve sinir hücrelerini çevreleyen ve izole eden miyelin kılıfın proteinleriyle de oluşur. Aşırı glikolizasyonun birçok etkileri vardır: Enzimlerin inaktivasyonu, regülatör molekülleri bağlanmasının baskılanması, glikolize proteinlerinin çapraz bağlanması ve çok sayıda hücre fonksiyonlarının bozulması.
Sorbitol ve Diyabetik Komplikasyonlar
Sorbitol, aldoz redüktaz enziminin etkisiyle hücre içinde şekillenen, glikoz metabolizmasının bir yan ürünüdür. Diyabet olmayan kişilerde sorbitol bir kez şekillenince bölünerek diğer bir basit şeker olan fruktoza dönüşür. Bu fruktoza dönüşme işlemi, sorbitolün hücreden salgılanmasına neden olur. Ne yazık ki kan şekeri seviyelerinde sık sık yükselme yaşayan diyabet hastalarında sorbitol birikerek kronik komplikasyonların oluşumunda büyük rol oynar.
Sorbitolden kaynaklanan diyabetik komplikasyonların geliştiği mekanizma, kendini en fazla katarakt şeklinde gösterir. Katarakt, göz merceğinde oluşan donukluktur, (bkz.KATARAKT) Göz merceği, hiç kan damarı barındırmamasına rağmen, hayat boyu gelişen metabolik bir dokudur. Kan şeker seviyelerindeki yükselmeler, glikozun sorbitol yoluna girmesine neden olur. Göz merceği zarı, sorbitole neredeyse tamamen kapalı olduğu için sorbitolü fruktoza dönüştüren enzimin yokluğunda, sorbitol yoğun şekilde birikir ve hatta glikoz normal seviyelere dönse de birikmeye devam eder.
Bu birikme osmotik dengeyi sağlamak için suyun hücrelere doğru akmasına neden olan osmotik bir gradiyent yaratır. Osmotik gradiyent, hücre içinde hücre dışından daha fazla küçük moleküller bulunması demektir. Osmotik dengeyi sağlamak için hücreler aminoasit, inositol, glutatyon, niasin, C vitamini, magnezyum ve potasyum gibi küçük moleküller bırakırlar. Bu sonradan gelen bileşikler göz merceğini hasardan korumak için hareket ederler. Sonuç olarak göz merceğinde bulunan ince protein lifleri donuklaşır ve katarakt ortaya çıkar.
Sorbitolün hücre içinde birikmesi de diyabet komplikasyonlarının meydana gelmesinde ana faktördür. Bu dokularda yüksek yoğunlukta bulunan sorbitol seviyeleri majör diyabetik komplikasyonların oluşumunda rol oynar: Göz merceği, periferal sinir hücreleri, pankreas, retinanın damarlarında bulunan hücreler.Diyabetin kontrolünde alyuvarlarda bulunan sorbitol yoğunluğunun sayımı (RBC; alyuvar hücresi) önemli bir belirleyicidir. Çünkü RBC ile sinir hücrelerindeki sorbitol yoğunluğu arasında yakın ilişki vardır.
Ateroskleroz
Diyabet hastalarında aterosklerozdan (atardamar sertleşmesi) kaynaklanan erken ölüm oranı, diyabet hastası olmayanlara oranla iki üç kat daha fazladır. Bu yüzden hekim ve diyabet hastası, kalp krizi ve felce yol açan risk unsurlarını azaltmak, yani LDL kolesterol ve trigliserit düzeylerini düşürmek, HDL kolesterol düzeylerini yükseltmek için çabalamak zorundadır.
Yüksek kolesterolü düşürmede en önemli yaklaşım sağlıklı beslenme ve yaşam tarzıdır. Beslenmeyle ilgili tavsiyeler aşağıdaki gibidir:
Hayvansal ürünleri azaltarak ya da diyetinizden çıkararak daha az doymuş yağ ve kolesterol tüketin
Lif açısından zengin besinlere ağırlık verin, (meyve, sebze, tahıl ve baklagiller)
Gerekiyorsa kilo verin.
Hayat tarzındaki değişiklikler düzenli egzersiz, sigarayı bırakma, kafeinli ya da kafeinsiz kahveyi azaltma şeklindedir.
Diyabetik Nöropati
Uzun süreli diyabetin en sık karşılaşılan komplikasyonu diyabetik nöropatilerdir. Periferal sinir işlevlerinin kaybı, herhangi bir bölgede ağrı ya da acı duyma hissi, hissizlik,işlev kaybı, kas zayıflığı diyabetik nöropati sonucu oluşan durumlardır . Sonuç olarak nöropati daha derin sinirleri etkileyebilir ve kalbin çalışmasını bozabilir, ishal ve kabızlığa dönüşümlü yol açarak mesanenin boşaltımını engelleyebilir ve iktidarsızlığa yol açabilir.
Diyabetik nöropatinin sorbitol birikimine bağlı olduğu konusunda kanıtlar vardır.Farelerde siyatik sinirin sorbitol yoğunluğunu artırmak sinir uyarısı iletimi oranını düşürmekle doğrudan ilişkilidir (sinir iletme hızı).Bu da muhtemelen miyoinositol olarak bilinen bileşiğin seviyesinin düşmesinden kaynaklanmaktadır.Bazı çalışmalar sorbitol takviyesinin (B vitamini gibi) sinir iletme hızını artırdığını göstermiştir. Bu durumda sorbitol birikmesini engellemek büyük önem taşımaktadır.
Diyabetik Retinopati
Diyabetik retinopati, körlüğe yol açan ciddi bir göz hastalığıdır. Gerçekte Amerika daki körlüğün önde gelen nedenlerinden biridir.Tip I diyabetteki her yirmi kişiden birinde ve Tip II diyabetteki her on beş kişiden birinde bu hastalık gelişir.Lazer tedavisi, diyabetten kaynaklanan körlüğü azaltabilir. Ama lazer tedavisi yan etkilerinden dolayı (kanama, retina ayrılması ve görüşte zayıflık) hafif seyreden durumlarda tercih edilmez.
Diyabetik Nefropati (Böbrek Hastalığı)
Diyabete bağlı böbrek hastalığı yaygın bir komplikasyondur ve diyabetten kaynaklanan ölüm sebeplerinin başında gelir. Diğer uzun dönem komplikasyonlar gibi iyi bir kan glikoz kontrolü nefropati riskini düşürebilir.Kan şekeri seviyelerini izlemeye ek olarak periyodik olarak böbrek fonksiyonlarının takibi (kandaki üre azotu,ürik asit, kreatinin ve kreatinin klirensi) önemlidir.
Diyabetik Ayak Ülseri
Kan eksikliği ve periferal nöropati diyabetteki ayak ülserinin ana faktörlerinden biridir.Diyabet hastalarında ayakta kangren oluşması normalden yirmi kat daha fazladır. Ayak ülserleri iyi bir ayak bakımıyla önlenebilir.Yaralanma ve her tür tütün ürününden uzak durarak ve lokal kan dolaşımını hızlandırarak bakım yapılabilir. Ayakların temiz, kuru ve sıcak tutulması ve uygun ayakkabı seçimi önemlidir. Tütün, periferal damarları daraltarak Burger hastalığına (damarların büzülmesi sonucu kan akışının tıkanarak uzuvların kesilmesine neden olan ciddi bir hastalık) neden olur. Bağdaş kurmak gibi kan akışını engelleyici şe kilde oturmamak, elle ayaklara yukarı doğru hafif masaj yapmak kan dolaşımını hızlandırabilir. Ginkgo biloba ekstresi (bkz. Ginkgo biloba, tıbbi bitkiler, bu bölüm) kan akışını iyileştirmede yardımcı olabilir.