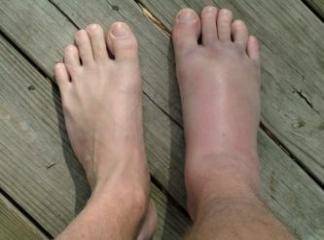
ayak kırığı ne kadar sürede iyileşir
Ayak Kırığı :
Primer kirik iyileşmesi: Ayrılmamış ya da rijit osteosentez uygulanan kırıklardır. Kallus (-). İntramembranöz kemikleşme.
Sekonder kirik iyileşmesi: Kallus (+). 3 evreden oluşur; inflamatuvar (hematom) dönem, tamir (kallus) dönemi, yeniden sekillenme (remodeling) dönemi. İnflamasyon (hematom): kırık oluştuğu anda çevre dokulardan ve kırık hattından oluşan hematom vardır. Fibroblast, mezenşimal hücreler, osteoprogenitör hücreler kırık alanında vardır. Sonuçta = granülasyon dokusu oluşur. Böhler’in kaçınılmaz kısalığı; ilk 48 saatte oluşan 1-5 mm genişliğndeki nekroz sahasının polimorfonükleer lökositler tarafından absorpsiyonu nedeni ile oluşan kısalık. Tamir (kallus): 2 hafta içinde oluşur. Yumuşak kallus (5-21. günler) oluşur. Fibroblastlar tarafından oluşturulur. Yüksek oksijen basıncı-düşük gerinim = ağsı (woven) kemik oluşum intramembranöz kemikleşme yapar. Düşük oksijen basıncı-orta düzey gerinim = kondrosit başkalaşımı enkondral kemik oluşumu yapar. Yeniden şekillenme (remodelizasyon): en uzun evredir. Ağsı (woven) kemik, lamellar kemiğe dönüşür. Osteoklastlar tarafından rezorbsiyon yapılır. Osteoblastlar tarafından yeni kemik oluşumu yapılır. Wolf kanunu geçerlidir. Wolff kanunu; bir kemiğin genetik modele göre gelişmesi veya kırılan kemiğin iyileşmesi ve yeniden şekillenmesi kemiği uzun ekseni etrafında etkileyen stress kuvvetlerinin yarattığı elektromanyetik alan sayesinde olur.Kemik normal kemik görünümüne ulaşıp medüller kanal açılınca sona erer.
Kırık iyileşmesini etkileyen olumsuz etmenler: Radyasyon, tümör, mekanik dengesizlik, enfeksiyon, kortikosteroidler, diyabet, sigara, kemoterapi, kötü beslenme, metabolik kemik hastalığı, açık kırık.
Sistemik faktörler: 1-Yaş. 2-Mineraller ve vitaminler; Vit-A, B, C, D, kalsiyum, fosfor, çinko gibi mineraller kirik iyileşmesini pozitif yönde etkiler. Vit-A ve Vit-D hipervitaminozu kirik iyileşmesini geciktirir. 3-Hormonlar ve enzimler. 4-Elektrik akımı. 5-Kırık yerine uygulanan yerel stress ve egzersizler de kırık iyileşmesini hızlandırır. 6-Kronik enfeksiyonlar, anemi, denervasyon, raşitizm, radyasyon, antikoagülanlar (dikumarol) kırık, hiperbarik oksijen (uzun süreli) kırık iyileşmesini negatif etkiler. 7-Growth faktörler (büyüme faktörleri): insülin like growth factör-I, II , fibroblast growth factör, epidermal growth factör, bone morfojenik protein gibi faktörler kemik iyileşmesini olumlu yönde etkiler.
İlaçlar: NSAİİ-selektif COX-2 inhibitörleri, florokinolon, steroidler, kemoterapotikler (tek doz doksorubisin).
Sigara: tavşan omurga füzyon modellerinde nikotin uygulaması deneklerde yeniden damarlanma, osteoblast başkalaşımı ile ilgili olan genler dahil geniş sitokin çeşitlerinin gen ekspresyonunu baskılamıştır.
Diyabetes mellitus: bir 2005 yılı çalışmasında şeker hastalığı ile birlikte komorbid başka hastalığı olan ayak bileği kırıkları olan hastalar incelendiğinde yanlış kaynama, kaynamama ve uzun süre brace desteği ihtiyacının olmayanlara göre fazla olduğu gösterilmiştir. HIV: yara iyileşmesinde gecikme, enfeksiyon sıklığında artış yapar.
Radyasyon: yüksek doz radyasyon (90
Elektrik uygulaması: çift kör prospektif çalışmalarda elektromanyetik uyarımın femoral (Borsalino ve ark.) ve tibial (Mammi ve ark) osteotomilerin iyileşmesine katkı sağladıkları gözlenmiştir. İn vitro olarak elektromanyetik alana maruz kalan osteoblastların BMP-2, BMP-4, TGF-B ve IGF-II gibi büyüme faktörlerinin saılınımını artırdığı gösterilmiştir (Ryaby ve ark).
Elektriksel uyarım tipleri: Direkt akım (DC): inflamasyon benzeri cevabı stimüle eder. Alternan akım (AC): onarım evresinde cAMP kollajen sentezini ve kalsifikasyonu stimüle eder. Pulse elektromanyetik alanlarc (DEMF): fibrokıkırdağın kalsifikasyonunu başlatır.
Hiperbarik oksijen: günde iki saat kadar 2–3 atmosfer basıncında uygulanan oksijen uygulanmasının kırık iyileşmesine yardım ettiği gözlenirken, 6 saat/gün dozda uygulamaların kırık iyileşmesini geciktirdiği izlenmiştir. Kırık bölgesi egzersiz ve stresleri: iyi redükte ve tespit edilmiş kırık kemiklere erkenden fonksiyon ve kontrollü yük verilir veya yürütülürse kemik gelişimi uyarılarak iyi sonuç alınmaktadır. Bunun nedeni PGE–2 miktarının artması ve bu bölge dolaşımına olumlu bir etkisi olmasıdır.
Kemik greftleri: Kemik grefti olarak otogreftler ve allogreftler kullanılır. Kemik yerine geçebilecek maddeler; seramikler (dogal ve sentetik), demineralize kemik matriksi, BMP (kemik morfojenik protein), otolog kemik iliği, büyüme faktörleri, kompozit greftler tercih edilebilir. Yakın zamana kadar ortopedik cerrahların elinde kemik kaynagı olarak sadece otolog kemik ve allogreftler bulunmaktaydı. Doku mühendisliği uygulamalarının gelismesi ile günümüzde cerraha birçok farklı seçenek sunmak mümkün olmustur.
Osteointegrasyon: greftin arada fibröz doku olusumuna yol açmayacak sekilde alıcı kemik yüzeyine kimyasal olarak tutunabilmesidir.
Osteokondüksiyon: alıcı kemikten vasküler ve perivasküler yapıların grefte ilerlemesi için greftin çatı görevi üstlenerek yüzeyinde yeni kemik olusumunu destekleyebilmesidir. Osteoindüksiyon: plüripotent hücrelerin çevre dokuda osteoblastik fenotipe dönmelerini uyarabilmektir. Osteogenezis: greft materyali içindeki hücresel elemanlann, transplantasyon sonrası hayatta kalarak, nakledilen alanda yeni kemik olusturabilmesidir.
Otolog kemik grefti: Otolog kansellöz kemik: otolog kansellöz kemik greftleri halen spinal füzyon, kemik kayıplarının doldurulması ve kırık tedavisinde kemik iyilesmesini saglayan en etkili greft materyali olarak bilinir.İliak kanattan, Gerdy tüberkülünden, radius distal ucundan ve tibia distalinden otojen kansellöz kemik grefti alınabilir. Otolog kortikal kemik: kortikal kemik greftleri, otojen kansellöz kemik greftlerine göre biyolojik uyum olarak daha az basarılıdır. Kortikal kemikteki hücreler, oksijen diffüzyonu ve besin aktarımının az olması nedeniyle nakledilmeye daha az dirençlidir.Kortikal kemik greftlerinin baslıca avantajları; mekanik olarak dayanıklı olmalan ve büyük kemik kayıplarının doldurulmasında miktar olarak yeterli olmalarıdır. 5-6 cm’in üzeri kemik kayıplarında otolog kortikal kemik greftleri iyi seçenektir. Ancak 12 cm’nin üzeri kemik kayıplarında, damarlı olmayan greftlerin basarısız olma oranının %25-50 olması nedeniyle, damarlı greftler tercih edilir.
Damarlı (vaskülarize) otogreftler: greft alınabilecek bölgeler fibula,kosta, tibia, olekranon ve iliak kanattır. En sık tercih edilen damarlı fibula greftidir. Donör saha problemleri ve ameliyat süresinin uzun olması önde gelen sorunlardır. Tang ve ark. serbest damarlı fibula grefti uyguladıkları 39 hastanın degerlendirmesinde greft alınan ekstremitesinde objektif olarak ciddi bir sorunla karsılasmazken, %42 hastada subjektif instabilite hissi ve %37′sinde subjektif güçsüzlük bildirmişlerdir.Kemik iliği: kemik iligi tek basına osteojenik greft olarak kullanılabilir. Aspirasyon sonrası elde edilen kemik iligi; sitokinler, diger kemik iligi kökenli hücreler gibi osteoblastik progenitorler ve hızlı revaskülarize olan emilebilir biyolojik fibrin matriks içerir. Allogreftler: otojen kemik greftlerine oranla büyük niceliklerde elde edilebilmesi, kullanım öncesi belirli boyut/biçimde olmaları, donör bölge problemleri yaşanmaması, düşük enfeksiyon riski olması açılarından önemlidir. Demineralize kemik matriksi: kortikal kemiğin kireçsizleştirilmesiyle üretilmiştir. Yapısal destek sağlamaz. Osteindüktif + osteokondüktif etki yapar. Gliserol kombine form = nefrotoksik (2 cc/kgdan fazla kullanılmamalı).
Seramikler: Hidroksiapatit ve trikalsiyum fosfat (TCP) gibi kalsiyum fosfat birlesikleri seramik matriksler olarak adlandırılırlar.Kalsiyum sülfat tuzları da bu gruba dahil edilebilir. Ostekonduktiftirler. Bu materyaller üç gruba ayrılır; 1-Hızlı rezorbe olan seramikler, 2-Yavaş rezorbe olan seramikler, 3-Enjekte edilebilen seramik çimentolar. Avantajları; düşük düzeyde yangı yanıtı, düşük hastalık geçiş riski vardır.
Kırıkların iyileşmesi
Kırık iyileşmesi bir çok faktörün etkili olduğu karmaşık bir süreçtir. Biyolojik, biyokimyasal, mekanik ve klinik bir çok faktör rol oynar. Kırık oluştuğu andan itibaren süreç başlar. Akut kemik kırığı iskelet dokusunun kuvvetini aşan kuvvetlerin uygulanması sonucu oluşur. Kırık iyileşmesi 2 ana grupta incelenir; 1-Primer kırık iyileşmesi, 2-Sekonder kırık iyileşmesi.Primer kirik iyileşmesi: Ayrılmamış ya da rijit osteosentez uygulanan kırıklardır. Kallus (-). İntramembranöz kemikleşme.
Sekonder kirik iyileşmesi: Kallus (+). 3 evreden oluşur; inflamatuvar (hematom) dönem, tamir (kallus) dönemi, yeniden sekillenme (remodeling) dönemi. İnflamasyon (hematom): kırık oluştuğu anda çevre dokulardan ve kırık hattından oluşan hematom vardır. Fibroblast, mezenşimal hücreler, osteoprogenitör hücreler kırık alanında vardır. Sonuçta = granülasyon dokusu oluşur. Böhler’in kaçınılmaz kısalığı; ilk 48 saatte oluşan 1-5 mm genişliğndeki nekroz sahasının polimorfonükleer lökositler tarafından absorpsiyonu nedeni ile oluşan kısalık. Tamir (kallus): 2 hafta içinde oluşur. Yumuşak kallus (5-21. günler) oluşur. Fibroblastlar tarafından oluşturulur. Yüksek oksijen basıncı-düşük gerinim = ağsı (woven) kemik oluşum intramembranöz kemikleşme yapar. Düşük oksijen basıncı-orta düzey gerinim = kondrosit başkalaşımı enkondral kemik oluşumu yapar. Yeniden şekillenme (remodelizasyon): en uzun evredir. Ağsı (woven) kemik, lamellar kemiğe dönüşür. Osteoklastlar tarafından rezorbsiyon yapılır. Osteoblastlar tarafından yeni kemik oluşumu yapılır. Wolf kanunu geçerlidir. Wolff kanunu; bir kemiğin genetik modele göre gelişmesi veya kırılan kemiğin iyileşmesi ve yeniden şekillenmesi kemiği uzun ekseni etrafında etkileyen stress kuvvetlerinin yarattığı elektromanyetik alan sayesinde olur.Kemik normal kemik görünümüne ulaşıp medüller kanal açılınca sona erer.
Kırık iyileşmesini etkileyen faktörler:
Kırık iyileşmesini etkileyen olumlu etmenler: Yeterli dolaşım desteği, geniş yüzey alanı, mekanik denge, mekanik yüklenme, büyüme faktörleri.Kırık iyileşmesini etkileyen olumsuz etmenler: Radyasyon, tümör, mekanik dengesizlik, enfeksiyon, kortikosteroidler, diyabet, sigara, kemoterapi, kötü beslenme, metabolik kemik hastalığı, açık kırık.
Multifaktöriyel bir süreçtir. Bazıları cerrahın denetiminin dışındayken başarı için bazılarıyla oynanabilir.
Lokal faktörler: 1-Kırılan kemiğin beslenmesi, kırık hematomunun dışarıya akması (açık kırık). 2-Tam olmayan kırıklar (fissur),spongioz yapıdaki kemiklerin kırıkları kortikal kemiklere oranla daha erken kaynar. 3-Eklem içi kırıklar sinoviyal sivinin taşıdığı fibrinolizin nedeniyle geç kaynarlar. 4-Yeterli tespit. 5-Patolojik nedenler; lokal malign hastalıklarda, metabolik hastalıklarda (DM, rickets), osteomyelit ve radyasyon gibi. 6-Enfeksiyonlar.Sistemik faktörler: 1-Yaş. 2-Mineraller ve vitaminler; Vit-A, B, C, D, kalsiyum, fosfor, çinko gibi mineraller kirik iyileşmesini pozitif yönde etkiler. Vit-A ve Vit-D hipervitaminozu kirik iyileşmesini geciktirir. 3-Hormonlar ve enzimler. 4-Elektrik akımı. 5-Kırık yerine uygulanan yerel stress ve egzersizler de kırık iyileşmesini hızlandırır. 6-Kronik enfeksiyonlar, anemi, denervasyon, raşitizm, radyasyon, antikoagülanlar (dikumarol) kırık, hiperbarik oksijen (uzun süreli) kırık iyileşmesini negatif etkiler. 7-Growth faktörler (büyüme faktörleri): insülin like growth factör-I, II , fibroblast growth factör, epidermal growth factör, bone morfojenik protein gibi faktörler kemik iyileşmesini olumlu yönde etkiler.
İlaçlar: NSAİİ-selektif COX-2 inhibitörleri, florokinolon, steroidler, kemoterapotikler (tek doz doksorubisin).
Sigara: tavşan omurga füzyon modellerinde nikotin uygulaması deneklerde yeniden damarlanma, osteoblast başkalaşımı ile ilgili olan genler dahil geniş sitokin çeşitlerinin gen ekspresyonunu baskılamıştır.
Diyabetes mellitus: bir 2005 yılı çalışmasında şeker hastalığı ile birlikte komorbid başka hastalığı olan ayak bileği kırıkları olan hastalar incelendiğinde yanlış kaynama, kaynamama ve uzun süre brace desteği ihtiyacının olmayanlara göre fazla olduğu gösterilmiştir. HIV: yara iyileşmesinde gecikme, enfeksiyon sıklığında artış yapar.
Radyasyon: yüksek doz radyasyon (90
Elektrik uygulaması: çift kör prospektif çalışmalarda elektromanyetik uyarımın femoral (Borsalino ve ark.) ve tibial (Mammi ve ark) osteotomilerin iyileşmesine katkı sağladıkları gözlenmiştir. İn vitro olarak elektromanyetik alana maruz kalan osteoblastların BMP-2, BMP-4, TGF-B ve IGF-II gibi büyüme faktörlerinin saılınımını artırdığı gösterilmiştir (Ryaby ve ark).
Elektriksel uyarım tipleri: Direkt akım (DC): inflamasyon benzeri cevabı stimüle eder. Alternan akım (AC): onarım evresinde cAMP kollajen sentezini ve kalsifikasyonu stimüle eder. Pulse elektromanyetik alanlarc (DEMF): fibrokıkırdağın kalsifikasyonunu başlatır.
Hiperbarik oksijen: günde iki saat kadar 2–3 atmosfer basıncında uygulanan oksijen uygulanmasının kırık iyileşmesine yardım ettiği gözlenirken, 6 saat/gün dozda uygulamaların kırık iyileşmesini geciktirdiği izlenmiştir. Kırık bölgesi egzersiz ve stresleri: iyi redükte ve tespit edilmiş kırık kemiklere erkenden fonksiyon ve kontrollü yük verilir veya yürütülürse kemik gelişimi uyarılarak iyi sonuç alınmaktadır. Bunun nedeni PGE–2 miktarının artması ve bu bölge dolaşımına olumlu bir etkisi olmasıdır.
Kemik greftleri: Kemik grefti olarak otogreftler ve allogreftler kullanılır. Kemik yerine geçebilecek maddeler; seramikler (dogal ve sentetik), demineralize kemik matriksi, BMP (kemik morfojenik protein), otolog kemik iliği, büyüme faktörleri, kompozit greftler tercih edilebilir. Yakın zamana kadar ortopedik cerrahların elinde kemik kaynagı olarak sadece otolog kemik ve allogreftler bulunmaktaydı. Doku mühendisliği uygulamalarının gelismesi ile günümüzde cerraha birçok farklı seçenek sunmak mümkün olmustur.
Osteointegrasyon: greftin arada fibröz doku olusumuna yol açmayacak sekilde alıcı kemik yüzeyine kimyasal olarak tutunabilmesidir.
Osteokondüksiyon: alıcı kemikten vasküler ve perivasküler yapıların grefte ilerlemesi için greftin çatı görevi üstlenerek yüzeyinde yeni kemik olusumunu destekleyebilmesidir. Osteoindüksiyon: plüripotent hücrelerin çevre dokuda osteoblastik fenotipe dönmelerini uyarabilmektir. Osteogenezis: greft materyali içindeki hücresel elemanlann, transplantasyon sonrası hayatta kalarak, nakledilen alanda yeni kemik olusturabilmesidir.
Otolog kemik grefti: Otolog kansellöz kemik: otolog kansellöz kemik greftleri halen spinal füzyon, kemik kayıplarının doldurulması ve kırık tedavisinde kemik iyilesmesini saglayan en etkili greft materyali olarak bilinir.İliak kanattan, Gerdy tüberkülünden, radius distal ucundan ve tibia distalinden otojen kansellöz kemik grefti alınabilir. Otolog kortikal kemik: kortikal kemik greftleri, otojen kansellöz kemik greftlerine göre biyolojik uyum olarak daha az basarılıdır. Kortikal kemikteki hücreler, oksijen diffüzyonu ve besin aktarımının az olması nedeniyle nakledilmeye daha az dirençlidir.Kortikal kemik greftlerinin baslıca avantajları; mekanik olarak dayanıklı olmalan ve büyük kemik kayıplarının doldurulmasında miktar olarak yeterli olmalarıdır. 5-6 cm’in üzeri kemik kayıplarında otolog kortikal kemik greftleri iyi seçenektir. Ancak 12 cm’nin üzeri kemik kayıplarında, damarlı olmayan greftlerin basarısız olma oranının %25-50 olması nedeniyle, damarlı greftler tercih edilir.
Damarlı (vaskülarize) otogreftler: greft alınabilecek bölgeler fibula,kosta, tibia, olekranon ve iliak kanattır. En sık tercih edilen damarlı fibula greftidir. Donör saha problemleri ve ameliyat süresinin uzun olması önde gelen sorunlardır. Tang ve ark. serbest damarlı fibula grefti uyguladıkları 39 hastanın degerlendirmesinde greft alınan ekstremitesinde objektif olarak ciddi bir sorunla karsılasmazken, %42 hastada subjektif instabilite hissi ve %37′sinde subjektif güçsüzlük bildirmişlerdir.Kemik iliği: kemik iligi tek basına osteojenik greft olarak kullanılabilir. Aspirasyon sonrası elde edilen kemik iligi; sitokinler, diger kemik iligi kökenli hücreler gibi osteoblastik progenitorler ve hızlı revaskülarize olan emilebilir biyolojik fibrin matriks içerir. Allogreftler: otojen kemik greftlerine oranla büyük niceliklerde elde edilebilmesi, kullanım öncesi belirli boyut/biçimde olmaları, donör bölge problemleri yaşanmaması, düşük enfeksiyon riski olması açılarından önemlidir. Demineralize kemik matriksi: kortikal kemiğin kireçsizleştirilmesiyle üretilmiştir. Yapısal destek sağlamaz. Osteindüktif + osteokondüktif etki yapar. Gliserol kombine form = nefrotoksik (2 cc/kgdan fazla kullanılmamalı).
Seramikler: Hidroksiapatit ve trikalsiyum fosfat (TCP) gibi kalsiyum fosfat birlesikleri seramik matriksler olarak adlandırılırlar.Kalsiyum sülfat tuzları da bu gruba dahil edilebilir. Ostekonduktiftirler. Bu materyaller üç gruba ayrılır; 1-Hızlı rezorbe olan seramikler, 2-Yavaş rezorbe olan seramikler, 3-Enjekte edilebilen seramik çimentolar. Avantajları; düşük düzeyde yangı yanıtı, düşük hastalık geçiş riski vardır.